腹腔镜下乙状结肠癌根治术1例
主诉 病史
患者为老年女性,3年前曾因骨折行股骨头置换术。2月余前无明显诱因出现腹痛,伴大便变细,无腹胀、腹泻、黑便、便血、排粘液便、便秘、头晕,未予诊治。症状逐渐加重,10余天前到广东省水电医院就诊,行肠镜示“乙状结肠癌”,病理活检示“中分化腺癌”,为进一步诊治至我院门诊就诊,门诊拟“结肠癌”收入我科。起病以来,患者精神良好,睡眠良好,食欲良好,小便正常,大便如前所述,近期体重无明显改变。
查体 辅查
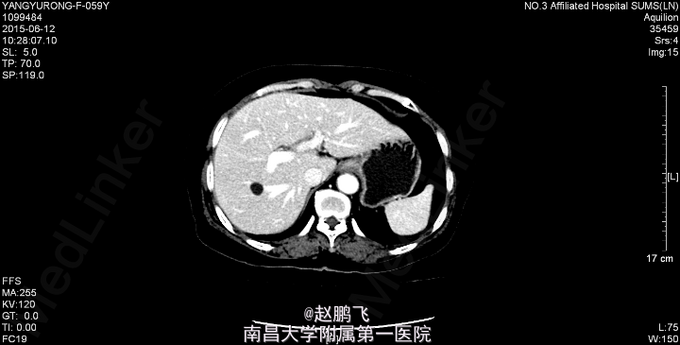
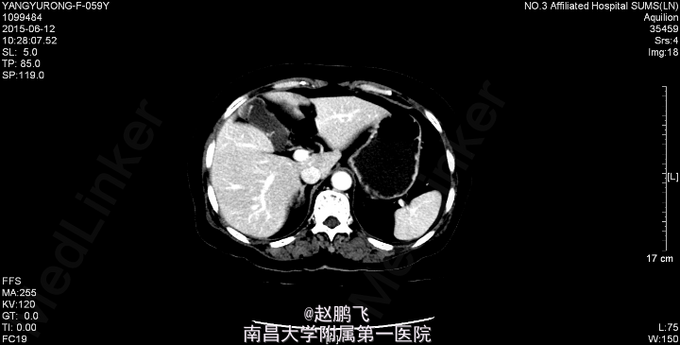
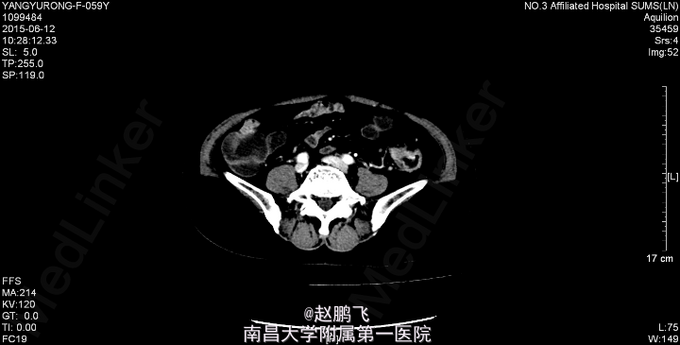
腹平,腹部未见疤痕、曲张静脉、色素沉着,无局部隆起或凹陷,未见胃肠型,腹软,全腹部无压痛、反跳痛,双侧上、中输尿管行程压痛点无压痛,未闻及血管杂音,肝脾肋下未触及,Murphy(-),肝浊音界无缩小,肝区、双肾区无叩痛,腹部移动性浊音(-),肠鸣音4次/分。直肠指检未及肿物,退指指套无血染。 全腹CT示“1、乙状结肠上段与降结肠移行区结肠癌,浸润全层,周围结肠系膜多发淋巴结肿大。2、肝脏多发囊肿;双肾小囊肿。3、分节胆囊,胆囊慢性炎症。4、右侧附件区可疑稍高密度灶性质待确;子宫多发肌瘤可能大;建议MR检查进一步协诊;5、腹主动脉硬化。6、右肺下叶后基底段钙化灶,左肺下叶胸膜下小结节,考虑炎性结节可能大,建议定期随访。7、左侧全髋关节置换术后;左侧髂骨异常密度灶,考虑良性病变可能大”。胸部CT示“1、双肺多发小结节,性质待定,建议追踪复查。2、双肺散在炎症,建议治疗后复查。3、右肺下叶钙化灶”。病理会诊示“会诊广东省水电医院病理科HE切片×1(原号:SD150851)(乙状结肠)送检组织4微粒,其中2粒为炎症性坏死及肠粘膜,另2粒见腺上皮不规则增生,有异型性,考虑为中分化腺癌”。 肝功生化、血常规、凝血功能未见明显异常。心电图正常。
诊断 处理
诊断:乙状结肠癌;右附件区稍高密度灶;双肺多发小结节;慢性胆囊炎;肝多发囊肿。 处理:腹腔镜下乙状结肠癌根治术。 手术简要过程:麻醉起效后,患者取截石位,术野皮肤常规消毒,铺巾;取脐窝上缘横行切口(A孔)长约10mm ,插入气腹针建立气腹,插入trocar伸入30度镜;分别取脐平线下2cm右腹直肌外侧(B孔),髂前上棘与脐连线外1/3(C孔),左侧髂前上棘水平腹直肌外侧(D孔),放入镜头探查见:无明显腹水,降结肠乙状结肠交界处可见一肿物,直径约4.0cm,肿物已浸出浆膜层,侵犯侧腹膜及部分大网膜,系膜内及肠系膜下动脉根部可见肿大淋巴结,胃、肝、胆、脾、小肠、升结肠、横结肠、降结肠、直肠、子宫未见肿物,估计分期为T4N1M0,决定行腹腔镜辅助根治性乙状结肠切除术。伸入超声刀、抓钳,助手将乙状结肠提起,沿直肠上段后方疏松组织间隙锐性分离,注意保护盆腔自主神经和输尿管;并逐步向两侧延伸,下段分离至肿瘤下方10cm。向近端分离,至肠系膜下动脉根部,分离左结肠动脉、乙状结肠动脉,结扎并切断,保留直肠上动脉。助手将乙状结肠推向右侧,超声刀打开乙状结肠、直肠左侧腹膜,注意保护输尿管;直至降结肠、乙状结肠游离完毕,距离肿瘤下缘10cm处分离裸化肠管,60mm切割闭合器切断并关闭远端直肠。在左下腹做长约10厘米纵行切口,将肿瘤及周围直肠、乙状结肠提出腹腔外,塑料袋隔离保护防止切口种植,在距离肿瘤上缘约10厘米处上钳离断肠管,移去标本,28号吻合器降结肠及乙状结肠下段行端侧吻合。至此完成乙状结肠肿瘤切除及肠断端吻合。探查腹腔无明显活动性出血。大量清水冲洗腹腔,查术野范围内无活动性出血,清点器械无误,取出trocar,放置盆腔引流管一根自右侧腹引出。缝合其余切口。术毕。

随访 讨论
通常,降结肠、乙状结肠交界处癌按降结肠癌处理,乙状结肠、直肠交界处癌按直肠癌处理。手术切除范围 :切除癌肿在内的两侧足够长度的肠管及相应系膜,肿瘤两侧切除肠管均应≥10cm。与开腹手术相比,腹腔镜乙状结肠癌根治术,可利用更清晰的照明,方便寻找并进入系膜根部层次(Toldt筋膜下间隙),避免误入系膜间分离引起出血,误入腹后壁腹膜下层次损伤输尿管和神经。淋巴结清扫更彻底。(2)同样,解剖肠系膜下动脉、左结肠动脉及乙状结肠动脉时术野更清晰,避免损伤血管带来的出血。(3)神经暴露清晰,对保护术后排尿、排便及性功能更加有利。(4)术中缺乏手的触觉是腹腔镜手术的缺点,对未侵犯浆膜、质地较软、较小的肿瘤常要借助术中肠镜定位。(5)由于没有手的帮助,尤其在腹腔镜技术尚不够好时,术中操作钳常触及肿瘤而引起播散转移。手术设备较差时,腹腔镜的优缺点会发生逆转,反而更易带来一系列问题,增加术中出现意外和术后发生并发症的可能。(6)手术组成员必须养成良好的腹腔镜下操作习惯,否则极易发生术中意外情况。
