高度怀疑儿童肝糖原累积症1例
主诉 病史
患者男 10 岁,因“肝功能不良五月余”入院,患者自 2008 年 9 月无明显诱因出现食欲减退,不伴皮肤发黄、发热、皮疹等,无恶心、呕吐腹痛、腹泻等不适。即于当地 A 医院就诊,查 ALT、AST 均 500U/L 左右,遂住院予“联苯双酯、甘草酸三胺、肝水解肽、还原型谷光甘肽”等治疗两周左右,转氨酶稍降,症状无明显改善。后于当地 B 医院、C 医院进行诊治,未明确诊断,肝功能亦无明显改善。其间自服中药一月(具体不详),效果不佳。今为求进一步诊治,遂来我院,以“肝功能不良原因待查”收入。起病以来,精神、睡眠尚可,食欲减退,大小便正常,体力无明显下降,体重降低。08 年 8 月患“急性肠炎”,08 年 11 月患“荨麻疹”。其舅舅患肝病(具体不详),表哥患乙肝。
查体 辅查
T37.2℃,P112bpm R21bpm BP 107/63mmHg, 发育正常,营养中等,皮肤巩膜无明显黄染,浅表淋巴结未及肿大,咽红,扁桃体 I~II 度大,心肺听诊未闻及异常,腹软无压痛反跳痛,肝肋下刚触及,质中,脾左锁骨中线肋下 4cm,腹水征(-),双下肢不肿。血常规:09-2-4 WBC7.43×10^9/L 嗜碱 1.2% RBC3.62×10^12/L Hb109g/L PLT94×10^9/L09-3-3 WBC6.67×10^9/L 嗜碱 2.8% RBC3.41×10^12/L Hb107g/L PLT82×10^9/L09-3-11 WBC6.45×10^9/L 嗜碱 0.8% RBC3.64×10^12/L Hb102g/L PLT77×10^9/L凝血常规:09-2-4 PT 15.3s PTA 71% APTT 50.2s 09-2-12 PT 14.0s PTA 81% APTT 54.8s,09-2-24 PT 13.4s PTA 87% APTT 55.5s,血生化:08-9-14 ALT 636U/L AST 585U/L TBil 13.2umol/L r-GT 155U/L LDH 309U/L,08-10-9 ALT 253U/L AST 129U/L,09-2-1 ALT 121U/L AST 355U/L,09-2-4 ALT 74U/L AST 330U/L r-GT 125U/L LDH 243U/L TP 69.9g/L Alb 28.1g/L TBil 22.9umol/L,09-2-24 ALT 162U/L AST 295U/L r-GT 144U/L LDH 223U/L TP 74.6g/L Alb 29.8g/L TBil 8.7umol/L,09-3-3 ALT 138U/L AST 254U/L r-GT 140U/L LDH 228U/L TP 73.2g/L Alb 30.7g/L TBil 19.6umol/L,09-3-11 ALT 200U/L AST 351U/L r-GT 118U/L LDH 210U/L TP 72.3g/L Alb 31.9g/L TBil 22.7umol/L,血沉:(09-2-4)39mm/H,(09-3-11) 43mm/H,免疫学检查:免疫全套(09-2-4) IgA 2.88g/L IgG 21.3g/L IgM 3.38g/L C3 C4 正常范围。 (09-2-24) IgA 1.57g/L IgG 21.2g/L IgM 3.99g/L C3 C4 正常范围。自身免疫全套(09-2-4):抗核抗体(-)抗 SSA 抗体:弱阳性,余均阴流式细胞学检测 (09-2-12):总 T 细胞 52.1%CD3+CD4+T 细胞 27.4% CD3+CD8+T 细胞 18.0% NK 细胞 5% TCRα/β阳性 T 细胞 44.48% TCRγ/δ阳性 T 细胞 6.38%蛋白电泳 (09-2-6):γ球蛋白 23.9%,ANCA(09-2-24)(-),抗心磷脂抗体(+),AFP 4.05ng/ml病原学检查:(外院)09-1-15 乙肝标记物:均阴,HAV-IgM(+),HCV-Ab(-),抗 HEV(-)外院) 09-2-1 HAV-IgM(弱阳性)(我院)(09-2-5) 乙肝两对半、甲、丙、戊肝抗体均阴 CMV-IgM(-) EBV(-)代谢方面检查:铜蓝蛋白 (2-4)、血清铜、血清铁:正常范围, 血脂正常,血乳酸:2.33mmol/LG6PD 活性 (2-9): 正常 Combs 试验 (2-11):(-)。影像学检查:(外院) 腹部 B 超 (09-1-15): 肝脏炎症性改变并肝大,胆囊继发改变,脾大 79mm。(我院)腹部彩超 (09-2-11):肝左内叶右前叶交界处可见一稍高回声区,边界欠清,内回声欠均匀,大小为 4.1×4.4cm,脾厚 5.1cm。心脏彩超(09-2-6):未见异常。肝脏 MRI(09-2-9):肝右叶前段见一稍短 T1,稍长 T2 信号,椭圆形约 26×42mm,肝大,脾大,胆囊大骨髓细胞学(09-2-6):粒系增生活跃 52.75%,红系增生活跃 28.75%,粒红比值=1.8:1。肝组织学:普通光镜检查报告 (09-2-23): 灶状肝细胞肿大,胞质内有胆汁淤积及羽毛状变性;kuffer 细胞增生;汇管区及肝窦内炎性细胞(淋巴细胞、中性粒细胞及少数浆细胞)浸润;汇管区结缔组织增生及间隔形成,小胆管增生。不见 CMV 包涵体。PAS 染色未见特殊。据以上:符合慢性肝炎的病变,但病因不能确定。电镜病理学检查报告 (09-2-20): 部分肝细胞坏死,胞浆空壳或细胞完全崩解。大部分肝细胞有不同程度肿胀,细胞核或无明显改变或有空泡形成。胞浆内明显的超微结构改变有:1. 不同程度糖原沉积。有些细胞内糖原沉积,几乎充满整个胞浆。2. 脂质沉积。中性脂滴大小不等,数量不一,多与糖原混合存在。3. 有较多的异常溶酶体结构形成,电子密度高,大小及形态不一(考虑为淤胆、铁质沉着所致)。毛细胆管增生、扩张。枯否细胞增生,胞浆内含大量与肝细胞内相同的异常溶酶体。超薄切片上纤维母细胞多见,纤维明显增生,可见较多的中性粒细胞核、淋巴细胞浸润。普鲁氏兰染色(09-3-3):肝细胞和 kupffer 细胞的胞质内均不见含铁血黄素沉积,不支持遗传性血色素沉积的病理变化。
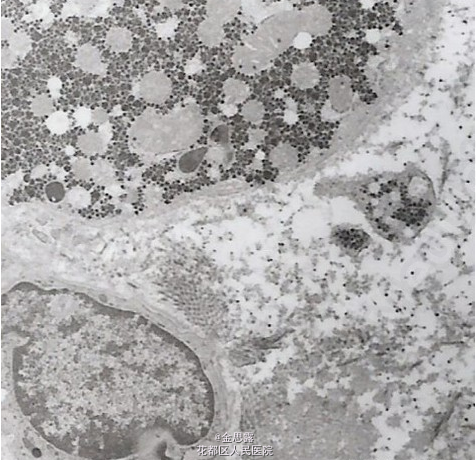
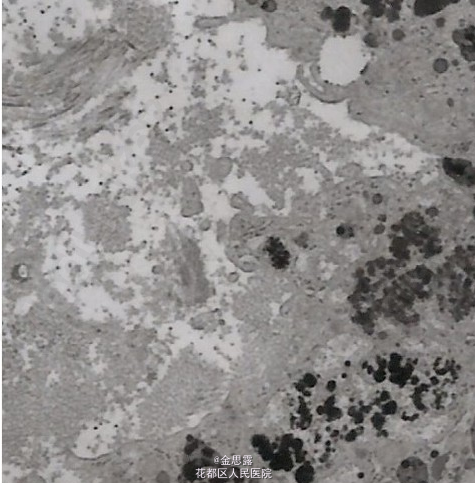

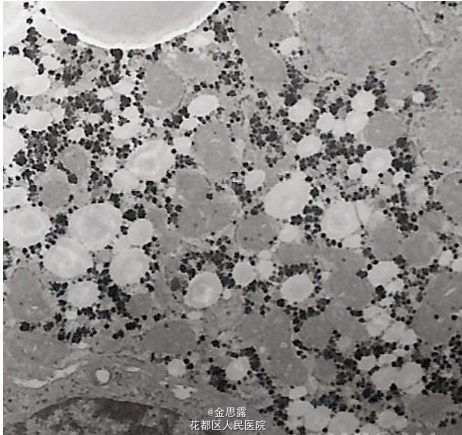
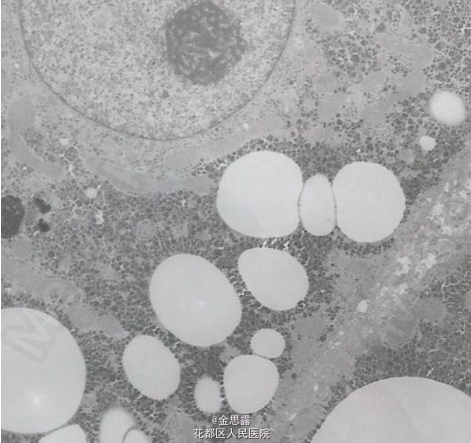
诊断 处理
经阿拓莫兰、甘利欣、易善复、利加隆、思美泰、肝得健护肝治疗,肝功能恢复不明显。患者无明显临床症状。
随访 讨论
儿童期肝病 一、儿童肝脏的解剖生理特点 儿童期肝脏的大小,与年龄层反比。因此,多数儿童可在右侧肋弓下触及肝脏。各年龄组右肋下可触及的肝脏最大限,据同济医院儿科的经验可大致定为:新生儿期 2.5cm;婴儿期 2cm;幼儿期 1.5cm;学龄期 0.5cm。然而,正常儿童的肝脏质地必须是柔软的。不论肝脏大小如何,只要质地改变,不再柔软,一定是病理的。 胎儿期,忧郁肝脏是主要的造血器官,因而肝脏中有很多造血干细胞。这种造血细胞的存在,一直持续至出身后 1 周,至 6 周后完全消失。然而婴儿发生贫血时,仍可恢复此种髓外造血功能。新生婴儿的干细胞较小,约为成人肝细胞的一半大小,并有半数的肝细胞具有双核。故在肝细胞病变时,常可出现巨多核细胞的病理征象。新生儿期肝细胞索可由双层肝细胞排列组成,此种现象能维持至 1 岁半。 当成人的血清胆红素含量在 34umol/L 以上,皮肤、黏膜就显现黄疸,而新生儿由于毛细血管内红细胞数较多,皮肤黏膜的透明度与成人不同,或皮肤与胆红素的结合力较弱,故一般须待血胆红素值达 68umol/L 以上才显现黄疸。成人黄疸出现的顺序,一般先见于巩膜和口腔黏膜,然后再现于皮肤。但是,新生儿由于眼结合膜阻止较紧和淋巴间隙少,影响胆红素在该处沉着,因而巩膜的黄染反而出现在皮肤黄疸之后。 儿童肝脏在生后 3 个月内仍保留有肝胎细胞那样产生甲胎蛋白的能力。惟其数值在出生时最高,以后很快减少,3 个月后与成人相等。 二、儿童期常见的肝病 (一)病毒学肝炎 病毒学肝炎时我国儿童中最常见的肝脏疾病。引致肝炎的病毒种类较成人更多,除 HAV、HBV、HCV、HDV、HEV 外,尚有 CMV、EBV、风疹病毒、科萨奇病毒、埃可病毒、单纯疱疹病毒、腺病毒和水痘病毒等,然而以 HAV 至 HEV 外的其他病毒性肝炎主要于婴儿期发生,其中以 CMV 感染引起的肝炎更为普遍。 (二)感染中毒性肝病 儿童时期,尤在婴幼儿年龄,发生各种细菌和病毒性感染较多。在各种感染,诸如败血症、肺炎、伤寒和结核等时,都可累积肝脏;感染中毒性肝病在慢性感染时尤为多见。病孩有肝脏肿大,肝脏质地变硬,一般都无黄疸出现,ALT 值正常或轻度升高。其发生机制,或因毒素作用,或因体内代谢等紊乱所造成的损伤。其病理改变,常为肝组织炎症变化、纤维组织增生和肝细胞脂肪变性。 (三)遗传代谢性肝病 各种遗传代谢性肝病大多发生于儿童期。发病年龄的迟早又与儿童的饮食有关。半乳糖血症和络氨酸血症发生年龄很小,主要见于进食乳类的婴儿,除肝脏受损外,常有智能迟缓。果糖不耐症发生于进食含有果糖(如蔗糖等)的饮食后。糖原累积病是一种先天性碳水化合物代谢障碍性疾病,糖原在体内肝脏组织中沉积而发病,可发生于不同年龄儿童。其中似以 I 型(葡萄糖 -6 磷酸酶缺陷)最多见,以 IV 型(分支酶缺陷)病情最重,可在婴儿期发病,出现黄疸,有肝脾肿大。肝豆状核变性即 Wilson 病是我国儿童最多见的先天性代谢病,于 4 岁后发病,10 岁前主要表现为肝病而无神经系统症状;此外,可有急性溶血、肾脏损害等表现。α1 抗胰蛋白酶(α1-AT)缺乏病为欧美常见的儿童肝病,为先天性肝脏合成α1-AT 障碍,缺乏诞酸和其他碳水化合物部分的α1-AT 不能像正常那样自肝脏泌出,相反却在肝内积聚而损伤肝细胞,发生疾病。此病在我国罕见。 (四)发育障碍性疾病 儿童时期见到的发育障碍性的肝病,主要为肝内外的胆管发育异常,如肝内胆管发育障碍、肝外胆管闭锁和胆总管性囊肿。此外,先天性下腔静脉发育障碍(如下腔静脉内腔有璞膜形成)、肝静脉狭窄等可引致 Budd-Chiari 综合征,产生淤血性肝病。先天性肝纤维化、大肝结节形成和血管瘤等都可能与发育障碍有关。 (五)Reye 综合征 又称老兵合并内脏脂肪变性。为一组病因不明,以急性脑水肿和肝细胞内微滴性脂肪浸润为主要病变的综合征。目前多认为,本病的发生与微生物(包括病毒与细菌)感染、毒性物质(如黄曲霉素、农药、杀虫剂)作用和病毒感染时使用阿司匹林药物等有关。其病理基础为体内尤其是肝细胞内的线粒体损害,使其中所含的各种代谢酶活力降低,引起一些列的代谢障碍。已发现,本病时鸟氨酸转氨基甲酰基酶(OCT)、氨甲酰基磷酸合成酶(CPS)和丙酮酸脱氨酶缺陷,肝细胞内氨甲酰基磷酸堆集,转化为乳清酸,影响载脂蛋白的合成,从而影响甘油三酯从肝细胞 内排泌,形成脂肪肝。脑细胞的线粒体也受损,能量代谢障碍,而致脑水肿。实验室检查主要为血案、血丙案酸转氨酶和血糖降低等“二高一低”特征。 (六)其他中毒性肝病 儿童期用药较多,又易受食物和环境污染影响,发生药物中毒性肝病和化学性肝病应引起重视。
