脑梗塞伴脑胶质瘤1例
主诉 病史
患者女,67 岁,因“左半肢体活动受限4月余,头痛头晕1月余”入院。入院前4 月余,患者无明显诱因突发左半肢体活动障碍,无头晕头痛、大小便失禁等,于当地医院行急诊头部CT提示“脑梗塞”,住院予以脱水、改善循环药物治疗后四肢活动恢复正常出院。入院前1月余,患者再次出现左半肢体无力,呈进行性加重,伴轻微头晕、头痛及思维缓慢,胡言乱语,吐词不清,吞咽呛咳,为进一步诊治入院。既往有高血压30余年,2型糖尿病1年,血压、血糖控制可。
查体 辅查
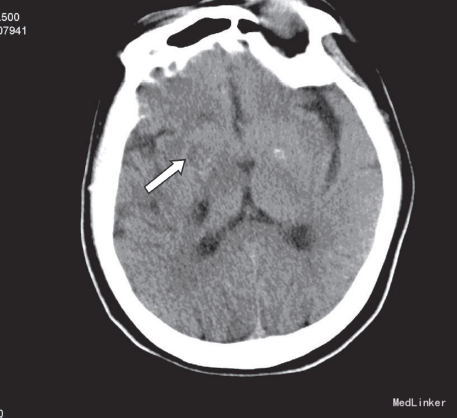
入院查体:T:36.5℃,P:100 次/分,R:20次/分,BP:141/81mmHg。神志清楚,反应迟钝,查体合作。双瞳孔等大等圆,直径0.3cm,对光反射存在,眼球活动正常,额纹对称,嘴角无歪斜,伸舌居中,颈软。左上肢肌力1级,左下肢肌力2+级,左侧肢体肌张力及腱反射减弱。右侧肢体肌张力、肌力及腱反射正常。双侧浅感觉正常,病理征阴性。人院后完善相关检查,急诊头部CT平扫示:右侧基底节区多发斑片状低密度影,内密度欠均匀见图诊断为脑梗塞。
诊断 处理
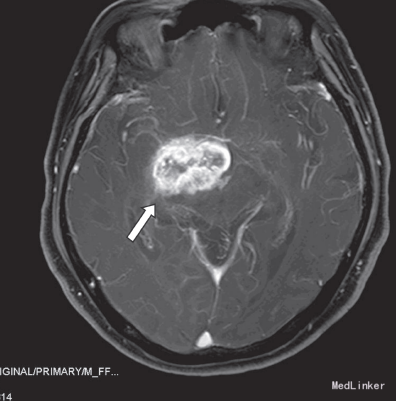
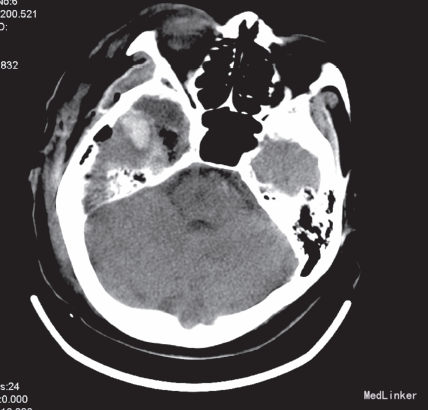
给予脱水、阿司匹林抗血小板治疗3天后病情无改善。再行头部增强MRI示:1、右侧颞叶及邻近的丘脑区可见一长增强后明显强化,高级别胶质瘤可能大;2、双侧半卵圆中心内多发缺血梗塞灶。在全麻下行开颅手术,术中见:右侧基底节区见异常脑组织,色黄,质韧,血供不丰富,与周围脑组织分界不清,前颅底见一包块大小约1.5cm×2cm ×2cm,色红,血供丰富,余无特殊。行“开颅右侧基底节区、第三脑室及前颅底占位切除术+颅内减压术+颅内压探头置入术”,术后病检示:间变型少突-星形细胞瘤(WHO,Ⅲ级)。术后给予脱水降压及营养神经治疗,复查头部CT示:右侧颞叶术区见积液、积气影,局部见出血灶,血肿大小约2.2×1.4cm,周围少许脑组织水肿。术后三天患者神智逐渐恢复,反应仍迟钝,左上肢肌力恢复至2 级,下肢肌力仍为2+级。10天后患者出现少量咳嗽咯痰,痰不易咯出,查体体温正常,双肺均闻及少许湿罗音,复查血常规示白细胞计数14.30×109/L,中性分叶核粒细胞百分率85.3%,(未行影像学检查),考虑肺部感染,给予他唑仙抗感染,治疗1 天后咳嗽咳痰无明显好转。2天后患者突发意识障碍,呈深昏迷,叹气样呼吸,血压及氧饱和度测不出,双侧瞳孔散大固定,直径0.6cm,对光反射消失,经积极抢救无效死亡。
随访 讨论
近年来,原发性脑恶性肿瘤发生率呈逐年递增趋势,年增长率达1.2%,在老年人中尤为明显。胶质瘤是脑恶性肿瘤最常见的病理类型,近年来,随着老年人脑血管疾病患病率的增加,脑梗塞发病率也逐渐增高,但脑梗塞合并胶质瘤者并不多见。由于两者症状及CT表现难鉴别,更易漏诊误诊。本例患者脑梗塞和脑胶质瘤并存,经常规脱水治疗后症状先好转后再度加重,因及时行MRI 检查得以明确诊断。总结本例脑胶质瘤院外漏诊原因如下:1、患者为老年人,有高血压、糖尿病等发生脑梗塞的高危因素,且急性起病,病程早期主要表现为一侧肢体活动不能,未出现头晕头痛、呕吐、反应迟钝、情感异常等精神症状,给予脱水及改善循环药物治疗后症状一度好转,未引起重视;2、脑胶质瘤CT 扫描常提示为不均匀低密度改变,与脑梗塞后的梗塞软化灶影像学表现相似,是导致漏诊的一个重要原因。因此,老年人卒中后,经常规脱水等治疗症状无缓解或病情进行性加重,或先好转后再度加重者,即使没有脑肿瘤之典型症状、体征、影像学特点,也需警惕脑肿瘤,及时行MRI 检查以减少漏诊。
