下载或打开 医联APP 查看完整评论
立即下载
打开APP
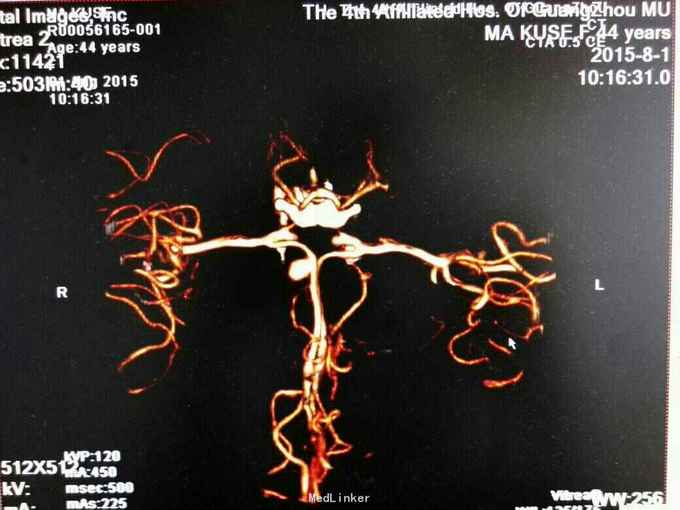
前交通动脉瘤破裂出血
主诉 病史
患者为马某某,女49岁,因“突发不省人事伴呕吐两小时收入我科”,既往体健,无高血压病史。
查体 辅查
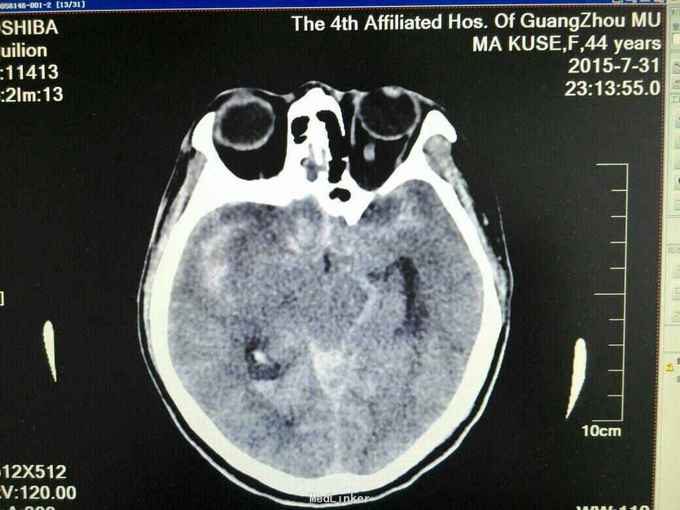
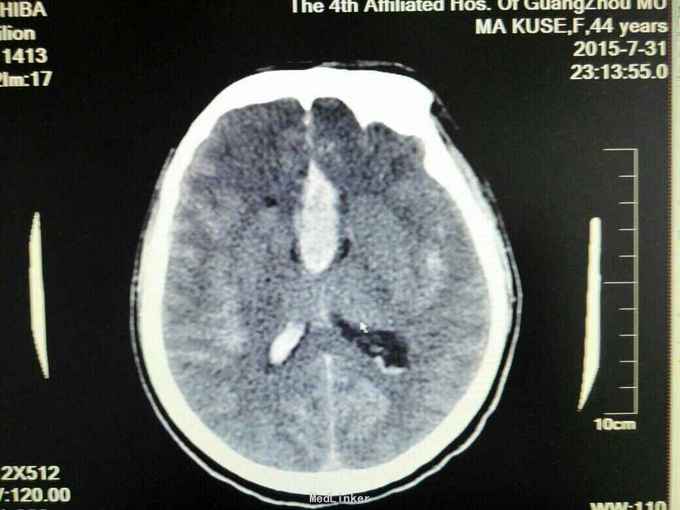
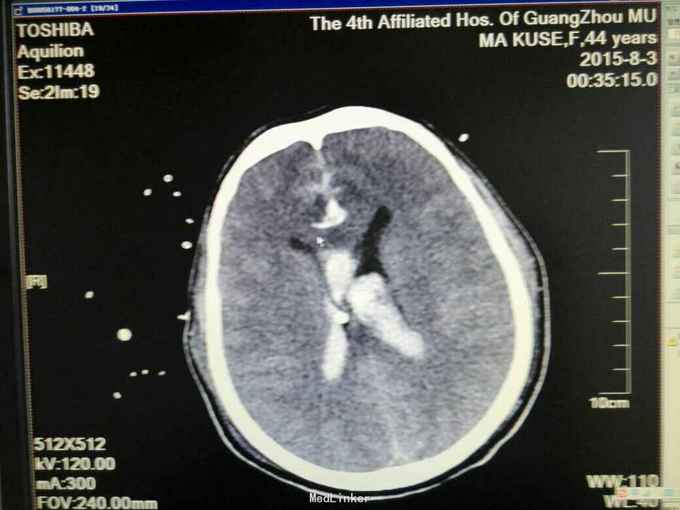
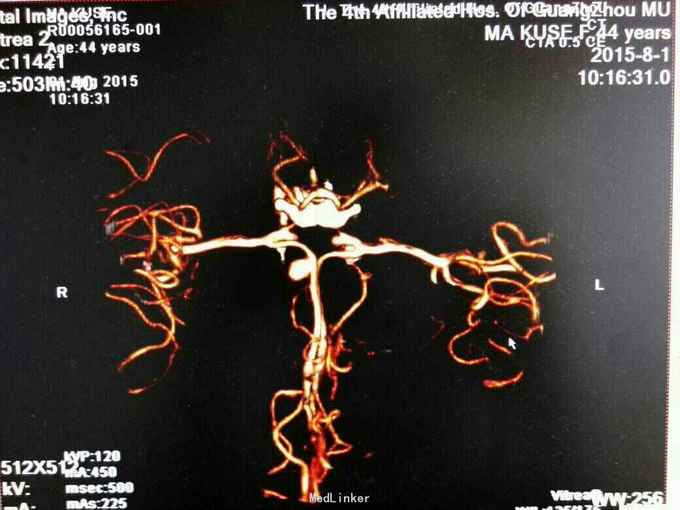
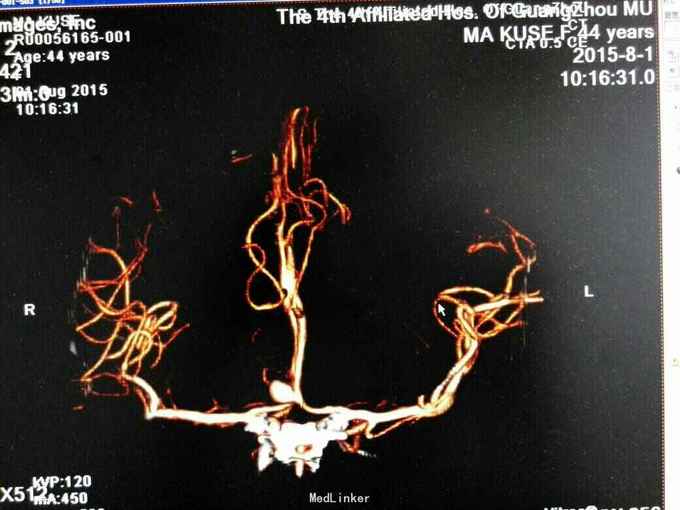
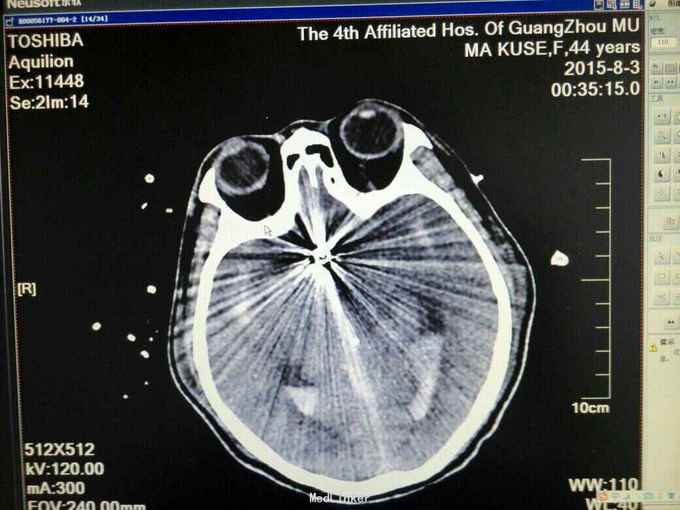
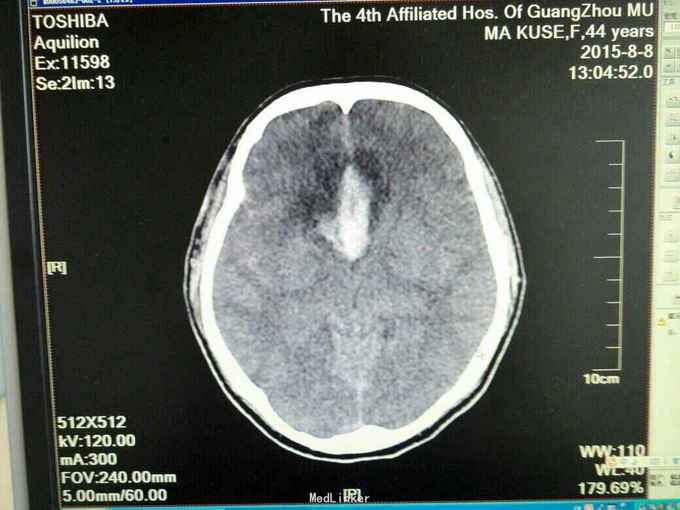
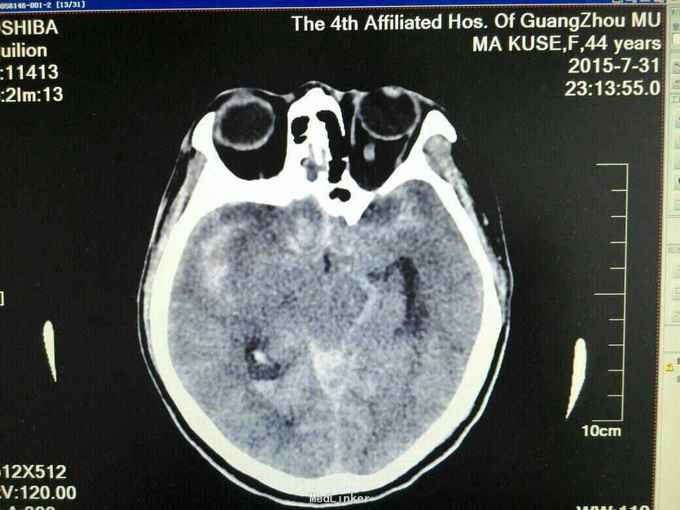
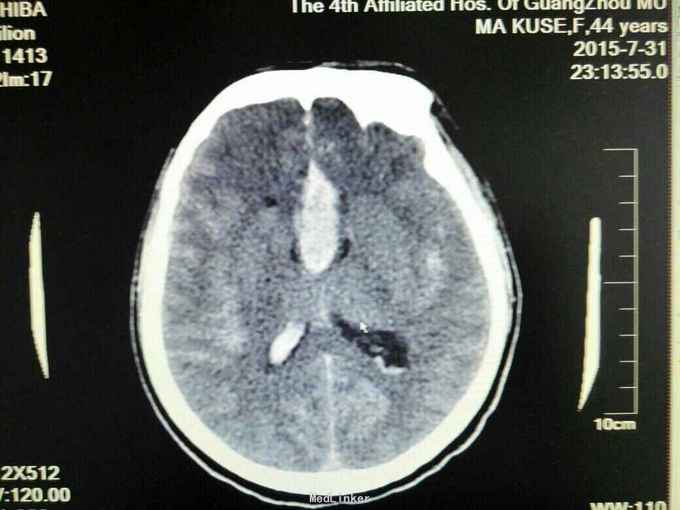
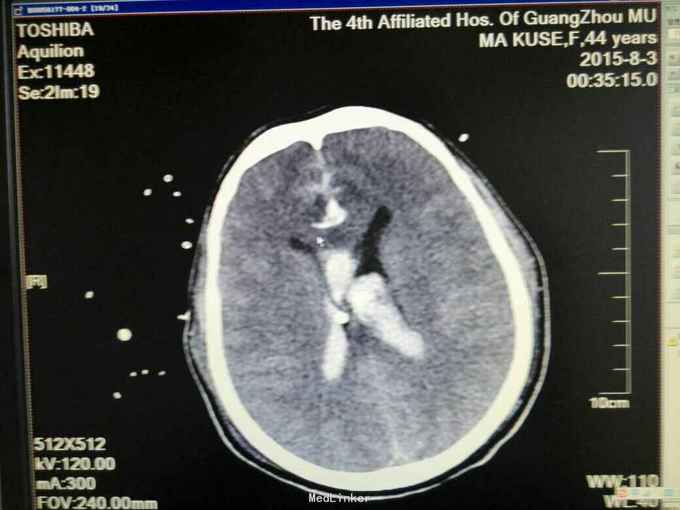
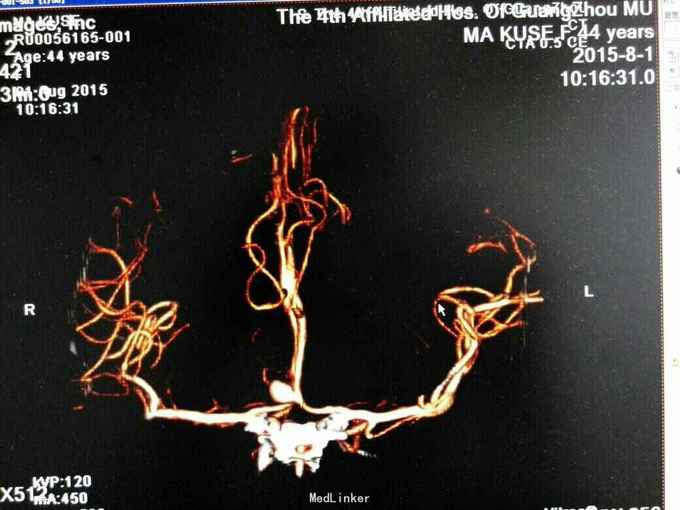
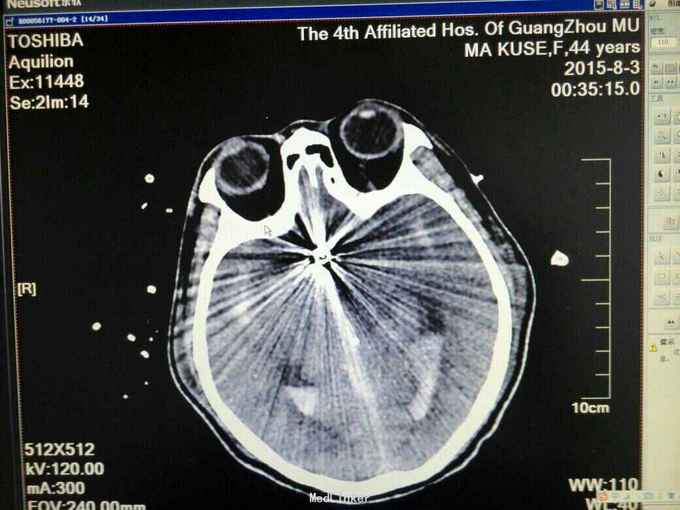
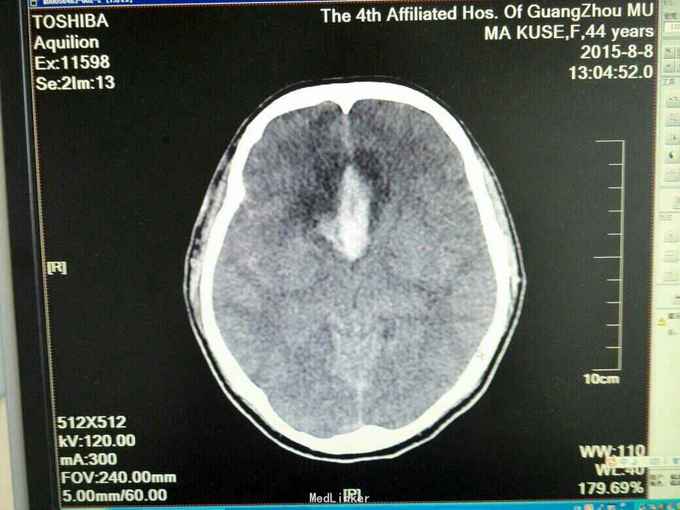
昏迷状态,GCS为5分,双侧瞳孔等大等圆,直径约等于3.0mm,对光反射迟钝,颈抵抗,痛剌激双下肢过伸,双侧巴氏征(+),入院当天头颅CT:广泛蛛网膜下腔出血,脑肿胀,侧脑室、三、四脑室出血并铸形,CTA及DSA:前交通动脉瘤。入院后第八天头颅CT:弥漫性脑肿胀脑疝。
诊断 处理
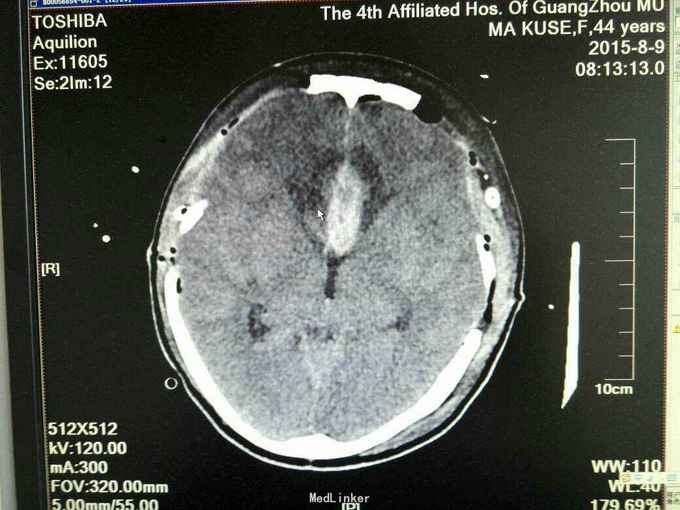
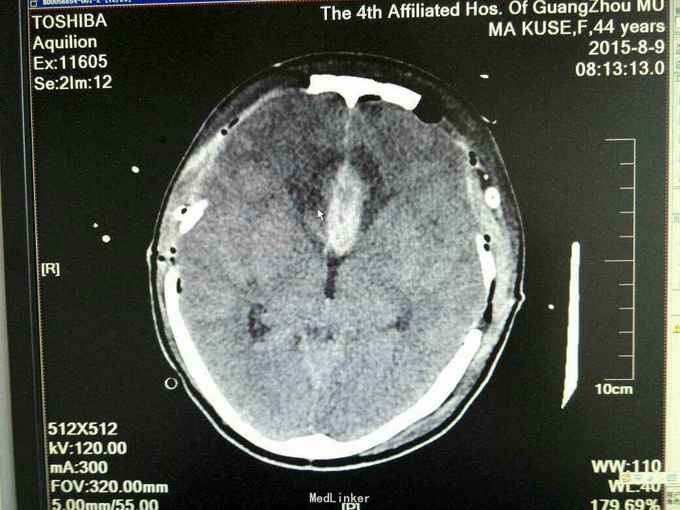
诊断:1.前交通动脉瘤破裂出血(Hunt-Hess分级为4级),2全脑室系统出血并铸形。入院后予抗感染、脱水及扩血管治疗,并行双侧侧脑室钻孔引流术,气管切开术,脑血管造影及动脉瘤栓塞术,病情一度相对平稳,转为浅昏迷,GCS为8分,入院第八天突发出现双侧瞳孔散大,查头颅CT提示“脑肿涨脑疝”,即行扩大冠状切口双额颞去骨瓣减压术,术后双侧瞳孔回缩,行脱水、扩血管、康复等治疗。
随访 讨论
住院两个多月,因经济原因自动出院,出院时呈浅昏迷状态,GCS评分为8分。4级动脉瘤预后均较差,特别是合并广泛蛛网膜下腔出血及脑室铸形者,本病例入院后第八天在甘露醇脱水、尼膜同扩血管及脑室引流存在情况下仍出现脑肿脹脑疝,考虑为动脉瘤破裂出血后急性脑血管痉挛和脑水肿两个因素叠加引起,须引起注意。
发布于 15-10-31 15:18
