家族性淀粉样变多发性神经病变伴双眼多发病变一例
主诉 病史
患者女性,37岁。6个月前无明显诱因出现双眼前黑影飘动增加,无眼红、眼痛、视力下降;3个月前出现双眼视力逐渐下降,伴右眼视物变形,左眼中央视物固定遮挡。2个月前患者觉双眼干涩,就诊查右眼视力0.15,左眼视力0.3;基础泪液分泌(Schirmer I)试验右眼2 mm、左眼1 mm,双眼角膜上皮可见丝状物附着,角膜中下部见密集点状荧光素染色,予双眼泪道栓塞及人工泪液滴眼治疗,症状无明显好转。1个月前,患者双眼干涩、视力下降等症状加重,并出现双眼红、痛;眼部检查:双眼结膜充血、水肿,角膜中下部混浊,晶状体混浊,予绷带型角膜接触镜、0.02%氟米龙滴眼液、小牛血去蛋白提取物眼用凝胶、人工泪液治疗。1周前,患者上述症状进一步加重,于北京协和医院眼科就诊。家族史:患者姐姐双眼视力低下,外院诊断“双眼玻璃体混浊”。
查体 辅查
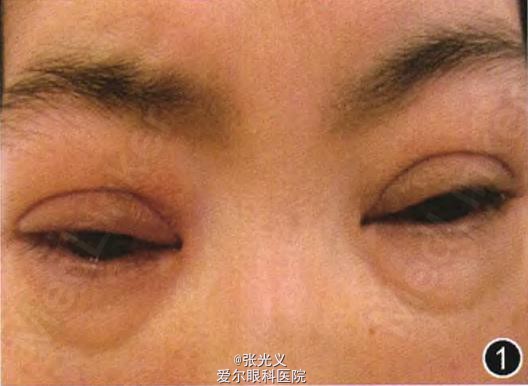
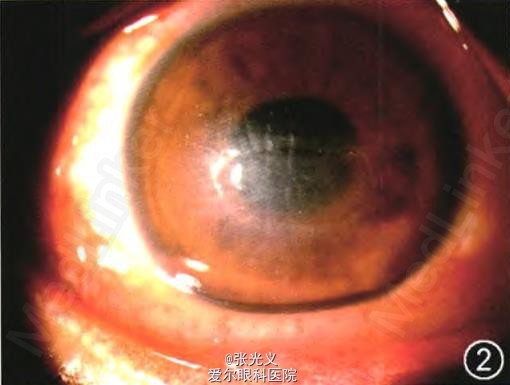
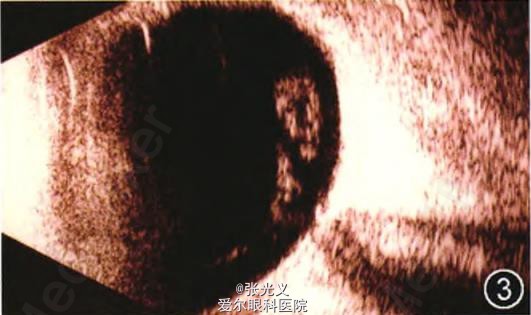
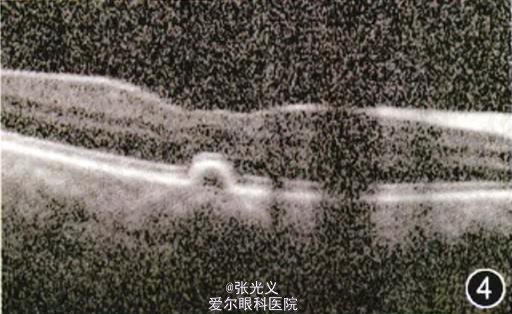
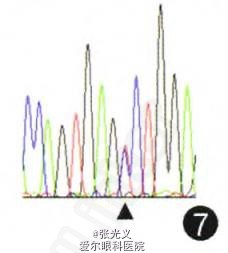
眼部检查:右眼视力30 cm指数,左眼视力0.02;双眼睑肿胀(图1),球结膜混合充血、水肿;双眼角膜水肿,后弹力层皱褶,角膜中下方浅溃疡,边界清晰,溃疡基底较平整(图2);双眼晶状体混浊,玻璃体及眼底窥不清。B超检查:双眼玻璃体腔内可探及团块状异常回声(图3)。OCT检查:右眼黄斑区可见多灶性局限性色素上皮层隆起(图4);左眼黄斑区可见局限性色素上皮层隆起伴浆液性视网膜脱离(图5)。全身情况:患者四肢末端感觉障碍,四肢乏力,舌大,直立性低血压,眩晕,尿失禁。辅助检查:超声心动图示心肌肥厚。基因检测示转甲状腺素蛋白(ITI'R)基因第三外显子第14碱基C/T杂合突变(图6,7),导致第72号氨基酸由丝氨酸突变为脯氨酸。


诊断 处理
诊断:家族性淀粉样变多发性神经病变(FAP)。

随访 讨论
家族性淀粉样变多发性神经病变是一种罕见的严重危害生命的常染色体显性遗传病,成人发病,病情进展较迅速。FAP大多数是由于转甲状腺素蛋白(TTR)基因变异,导致异常淀粉样蛋白质沉积于细胞外,可累及全身多器官组织,如周围神经组织、心脏、。肾脏、肝脏、眼部。TTR主要由肝脏产生(约占90%),亦可由脑部的脉络丛及眼部的RPE细胞产生。FAP最主要症状为进行性感觉运动和自主感觉神经病变,感觉运动神经病变症状表现为四肢感觉麻木、温痛觉障碍,自主神经病变症状表现为直立性低血压、便秘与腹泻交替、勃起障碍、无汗、排尿异常等。眼部病变中,最显著症状为玻璃体混浊,沉积物为黄白色团块状棉绒样物质;其他症状包括开角型青光眼、干眼、瞳孔反应异常,淀粉样蛋白质尚可沉积于视乳头、视网膜色素上皮层、脉络膜及视网膜血管壁怕。本例眼部病变特点:患者双眼病变呈对称性,病变部位累及眼睑、泪腺、角膜、玻璃体及视网膜,病变范围之广,临床罕见。患者最早出现的症状体征为双眼玻璃体团块状混浊,视力下降,与全球报道相一致;而后视网膜病变症状明显,视物变形,中央视物固定遮挡,黄斑区多灶性局限性色素上皮层隆起,伴有浆液性视网膜脱离,临床少见;FAP累及眼部者常有干眼病,但本例患者干眼病进一步发展,角膜出现无菌性浅溃疡,为临床首次发现。 分析视网膜病变原因:异常TTR在视网膜色素上皮细胞产生后,在细胞外堆积,导致色素上皮层隆起;异常rITllR导致色素上皮细胞功能障碍,使液体滞留于神经上皮与色素上皮之间,导致浆液性视网膜脱离。分析角膜溃疡形成原因:淀粉样蛋白质沉积于角膜基质层,导致胶原纤维及基质细胞间结合力下降,予绷带型角膜接触镜、小牛血去蛋白提取物眼用凝胶治疗干眼,绷带型角膜接触镜与角膜间的黏着力增加,患者揉搓眼部导致绷带型角膜接触镜脱落时形成无菌性角膜浅溃疡。患者初就诊时,眼部症状体征符合“干眼”诊断,当时未进一步探究其干眼原因,予常规对症治疗后,症状加重,方才结合其全身情况,并通过基因检测确诊为FAP;此病例提示我们,在诊疗过程中不可仅专注眼部病变,忽视其与全身系统性疾病的联系。 肝移植是目前治疗FAP的有效方法,超过90%的单纯感觉运动神经病变的FAP患者术后病情趋于稳定,但肝移植无法治疗眼部病变。全视网膜激光光凝破坏视网膜色素上皮细胞后,可有效阻止眼部病变的进一步发展。对于玻璃体混浊的患者,单纯玻璃体切除术可明显提高患者视力,但术后玻璃体混浊常有复发,故笔者建议行玻璃体切除术联合眼内全视网膜激光光凝治疗。对于严重干眼的患者,局部使用环磷酰胺滴眼液具有良好疗效。 doi:10.3760/cma.j.issn.0412-4081.2014.10.017
