原发性干燥综合征合并中枢损害一例
主诉 病史
患者女性,56岁,以“发热十天,视力下降两天”为主诉入院。 现病史:患者约入院前十天无明显诱因发热,自测体温38℃左右,发热无明显规律,间断服用“扑热息痛”退热,效果不明显,就诊于“脑科医院”,予消炎退热治疗(具体用药不详),四天前出现头晕头痛,恶心,呕吐胃内容物数次,并出现视物模糊,逐渐加重,遂就诊于我院急诊,急诊以“颅内感染”为诊断收入病房。目前患者视物不见,自病来饮食睡眠差,二便正常。 既往史:否认高血压、糖尿病,冠心病、肝炎,结核等病史,否认手术及外伤史。 过敏史:否认食物药物过敏史。 个人史:否认长期吸烟饮酒史。 家族史:否认家族性遗传性疾病史。
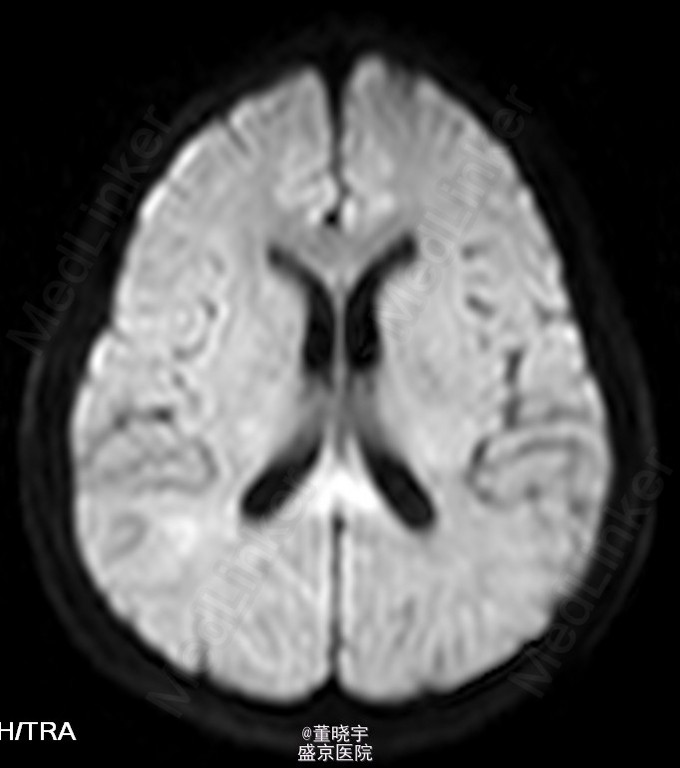
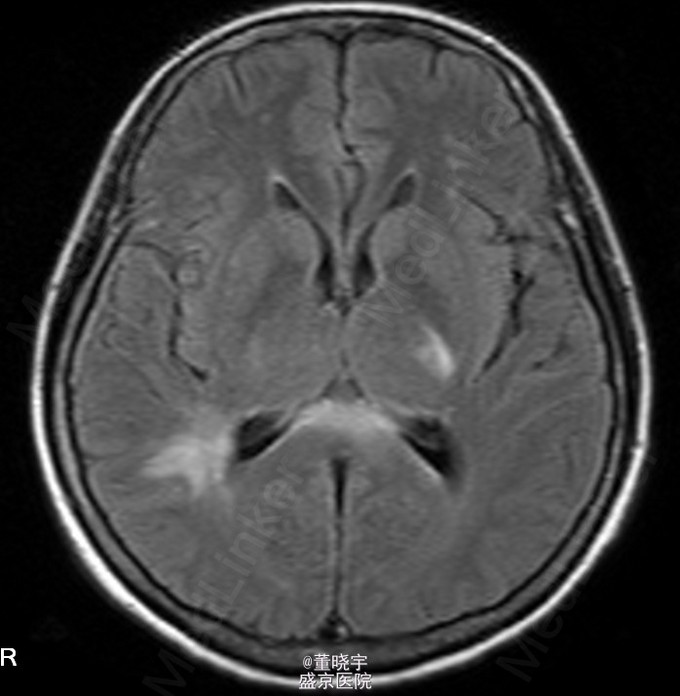
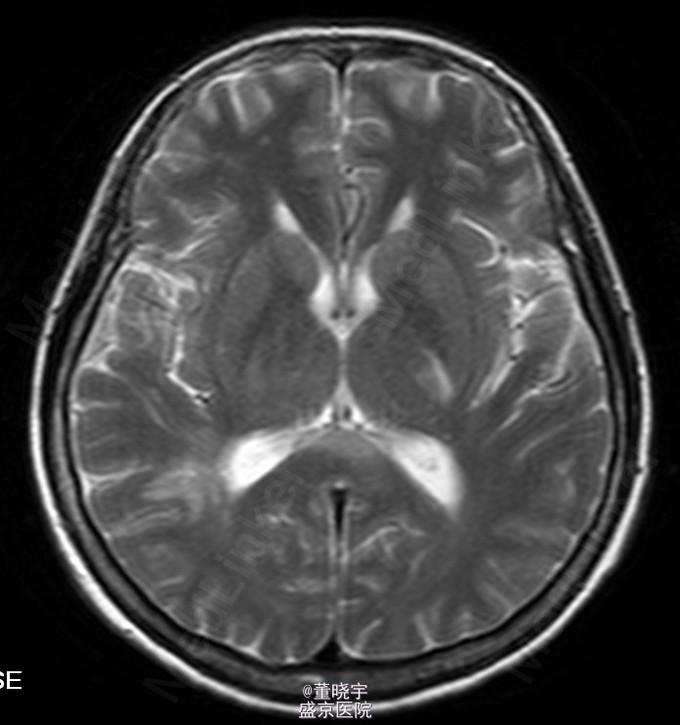
查体 辅查
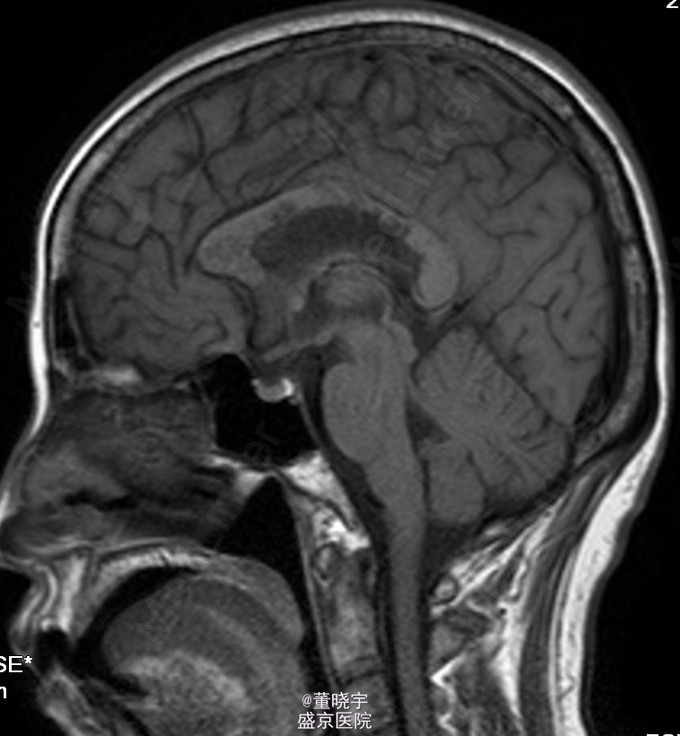
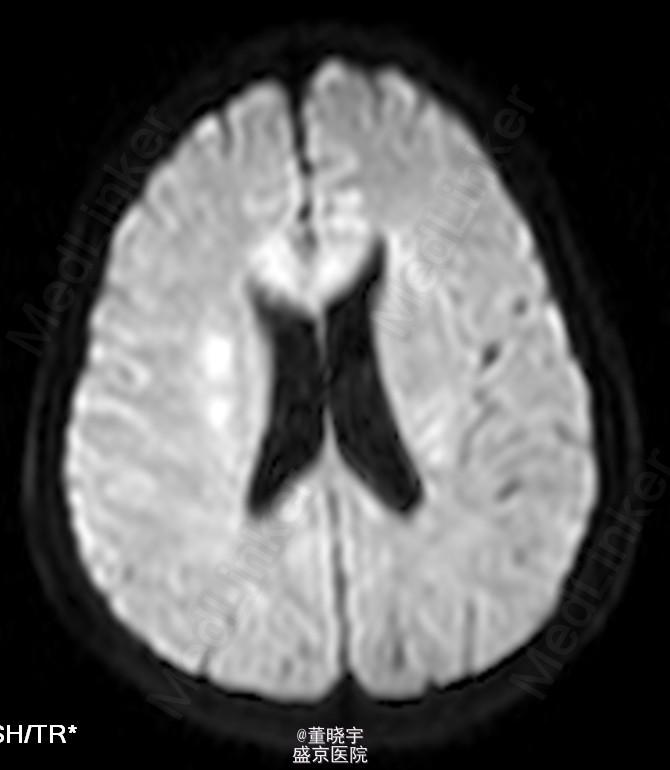
神经系统专科查体:神清语明,双瞳等大正圆,D=4.0mm,对光反射迟钝,视力丧失,双眼球各向运动充分,无复视及眼震,额纹对称,双侧鼻唇沟对称,伸舌居中,转颈有力,四肢肌力Ⅴ级,肌张力正常,双上肢指鼻准确,双下肢跟膝胫试验稳准,BCR L++R++, TCRL++R++,PSRL++R++,Babinski征L+R+,Hoffmann征L-R-,颈强,双掌颏反射(+)。 辅助检查:腰穿压力200mmH2O,细胞总数28*10^6/L,白细胞24*10^6/L,氯化物118.0mmol/L,糖2.41mmol/L,蛋白2.1g/L。 视觉诱发电位:双侧视通路传导障碍。 颅脑MRI见上。 核抗体(ANA)阳性;抗SS-A及抗SS-B抗体均阳性;IgG、IgA升高;补体 C3、C4下降。
诊断 处理
诊断:原发性干燥综合征合并中枢损害 处理:静脉点滴丙种球蛋白治疗,临床症状稳定后出院口服强的松片10毫克/天。
随访 讨论
半年后患者再次入院复诊,复查颅脑MRI提示新增病灶,但风免相关化验未见改变,急性长期口服激素治疗。 讨论:原发性干燥综合症(pSS)是一种以唾液腺和泪腺腺体淋巴细胞浸润和破坏为特点的自身免疫性疾病,临床主要表现为眼干、口干。腺体外表现主要是由于类似的单核细胞浸润或血管炎引起。CNS-SS的发病率及其颅脑MRI表现目前仍存在争议,有文献报道CNS病变发生率为0%-60%[1]。既往的一个400例患者大样本研究发现,只有1%患者合并CNS并发症。 CNS-SS的临床表现多样,脑部病变包括局灶性和弥漫性病变,局灶性病变主要表现为局部感觉和运动异常、失语、癫痈发作、构音障碍和视觉减退等;弥漫性病变主要表现为亚急性或急性脑病、无菌性脑膜脑炎、心理障碍和认知障碍等。中枢神经系统病变多隐匿起病,少部分患者呈急性或亚急性起病,部分患者同时合并有周围神经系统损害,加上部分pSS患者以中枢神经系统损害为首发症状,使得临床症状表现多样,诊断困难,极易误诊、漏诊并延误治疗。 目前对于pSS合并中枢神经系统病变治疗还没有统一的方案,大剂量激素治疗是目前临床中常用的方法之一,也有报道对于激素效果不佳的患者合并应用环磷酰胺也收到了不错的效果。静脉注射丙种球蛋白(IVIg)也是免疫相关的中枢神经系统病变常用治疗手段之一,尽管外文报道IVIg对于pSS引起的周围神经病变效果明显。
