全血细胞减少——嗜血细胞综合征?
主诉 病史
患者男,15岁,因“头痛伴发热10余天”入院。10余天前出现头痛,伴间断发热,最高体温达42度,给予输血、止血、抗生素抗感染等无效,遂转入我院。
查体 辅查
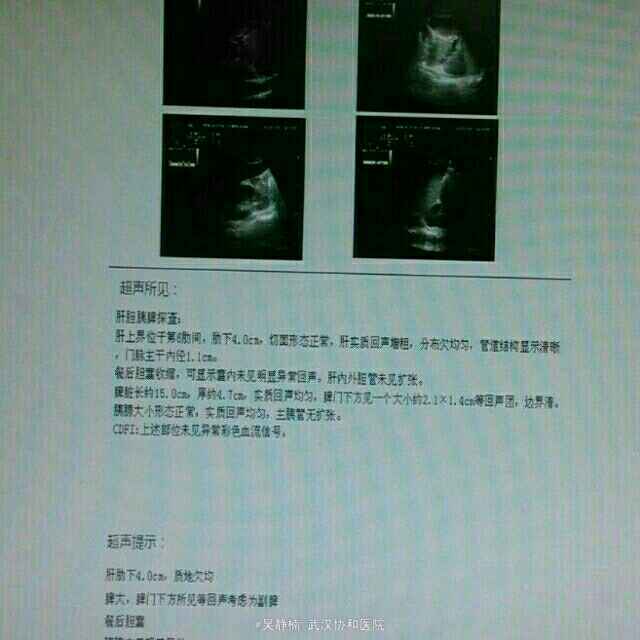
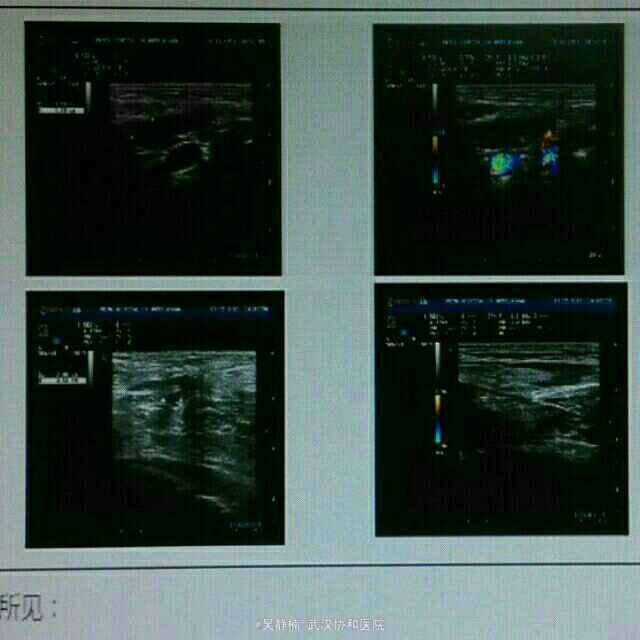
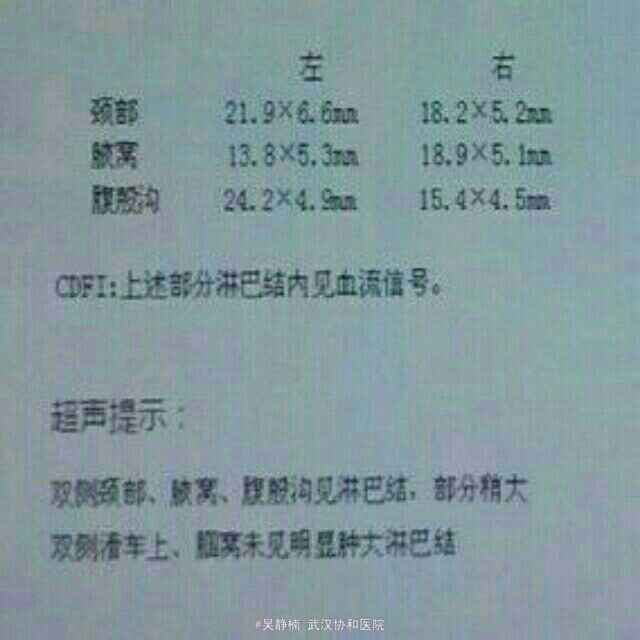
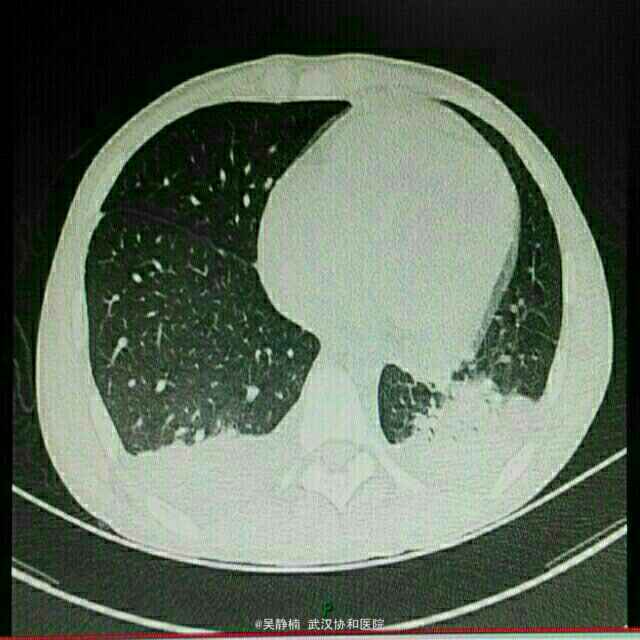
PE:重度贫血面容,全身皮肤粘膜散在出血点、紫癜和瘀斑,躯干部最为明显。浅表淋巴结肿大。全腹轻压痛,脾脏肋下3指。余无异常。 辅检: 当地医院:血常规:WBC 0.56,Hb 42,PLT 10,生化:尿酸451.3,LDH 559,甘油三酯2.1,铁蛋白>1500,CRP 118.59,APTT 59.3;彩超示浅表淋巴结肿大,肝脾肿大,头颅MRI提示右侧额顶部脑膜瘤。 入院后复查: 骨髓细胞学及免疫学分型回报考虑急性髓系白血病,腰穿未见异常,血常规:Hb 78,RBC 2.47,PLT 149,WBC 1.42,NE 0.33,LY 1.08。彩超示浅表淋巴结肿大,肝脾大,轻度二尖瓣关闭不全、少许心包积液。肺CT示左肺下叶感染灶,双侧胸腔积液。肠系膜CTA未见异常。

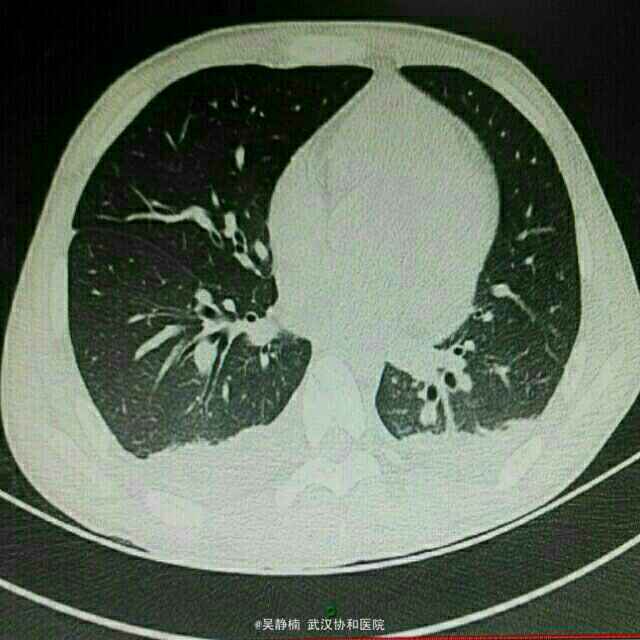
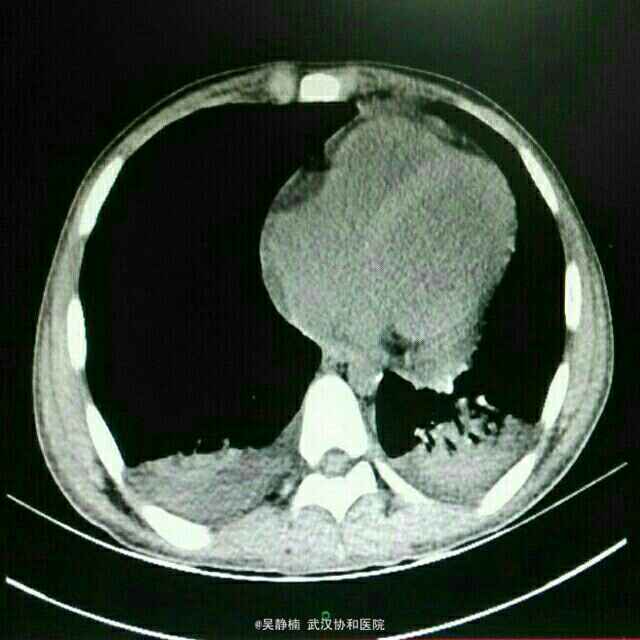
诊断 处理
诊断:嗜血细胞综合征, 急性髓系白血病。 患者脑膜瘤有开颅指征,有手术禁忌。先行血液科诊治,暂不脱水,动态复查。因有高热病史,予倍能+恒捷抗感染治疗。利尿。护胃。护肝。行DA方案化疗。
随访 讨论
患者目前化疗中,处于粒缺,预计粒缺大于7天。监测血象,预防感染。 讨论: 嗜血细胞综合征:患者发热伴血常规三系减少,生化结果示尿甘油三脂、尿酸升高,铁蛋白明显升高, 可在骨髓、脾脏或淋巴结活检中发现噬血现象。 需鉴别原发性和继发性。 前者为常染色体隐性遗传或X连锁遗传,存在明确基因缺陷或家族史。后者可由感染(主要为EB病毒感染)、恶性肿瘤、自身免疫性疾病、药物、获得性免疫缺陷(如移植)等多种因素引起。 严重感染、淋巴瘤等级别可引起继发性嗜血细胞综合征。该患者开始考虑淋巴瘤、EB病毒相关淋系增殖疾病可能大,并按ALL予地塞米松10mg静滴, 皮肤粘膜瘀斑瘀点一度较前好转 。 目前缺乏特异性诊断方法。现广泛使用国际组织细胞协会制定的2004年诊断标准,满足以下2条之一便可建立HLH诊断: 1.符合HLH的分子诊断:PRF1、UNC13D、Munc18-2、Rab27a、STX11、SH2D1A或BIRC4等基因突变; 2.满足以下8条中的5条诊断标准①发热;②脾大;③血细胞减少(影响2或3系外周血细胞):血红蛋白<90g/L(新生儿:血红蛋白<100g/L),血小板<100×10/L,中性粒细胞<1.0×10/L;④高三酰甘油血症和(或)低纤维蛋白原血症:空腹甘油三酯≥3.0mmol/L(≥2.65g/L),纤维蛋白原≤1.5g/L;⑤骨髓、脾或淋巴结中发现噬血细胞现象而非恶变证据;⑥NK细胞活性减低或缺乏(根据当地实验室指标);⑦铁蛋白≥500μg/L;⑧可溶性CD25(sIL-2R)≥2400U/mL。
