下载或打开 医联APP 查看完整评论
立即下载
打开APP
致命性肺部感染
主诉 病史
主诉:肾移植术后2月,发热、咳嗽5天 病史:患者男,45岁,因尿毒症于2月前在外院行异体肾移植术,手术过程顺利,术后恢复良好,移植肾功能稳定,服用FK506+MMF+Pred免疫抑制维持治疗。患者术后未规律门诊随诊,有情况变化时常电话联系行手术的医院,在术后免疫抑制剂服用剂量较大,为MMF1gBid+FK506 3.5mgBid+Pred25mgQd,其中FK506平时维持的浓度约10ng/ml。5天前开始出现发烧,最高体温38.8℃,自服“降温药”后体温可下降,伴咳嗽,无胸闷气促,无诉其他不适。
查体 辅查
辅助检查:患者入院后症状进行性加重,入院2日后出现胸闷、气促,动脉血气分析提示氧分压为59mmHg,胸部CT提示双肺严重弥漫性炎症。
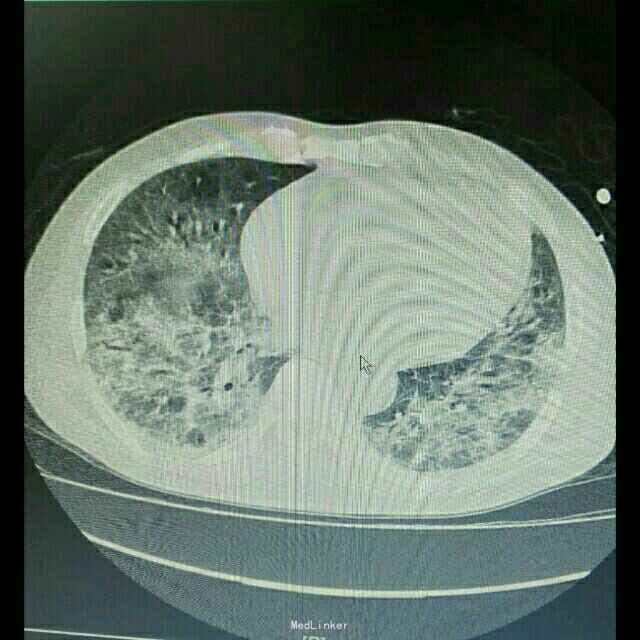
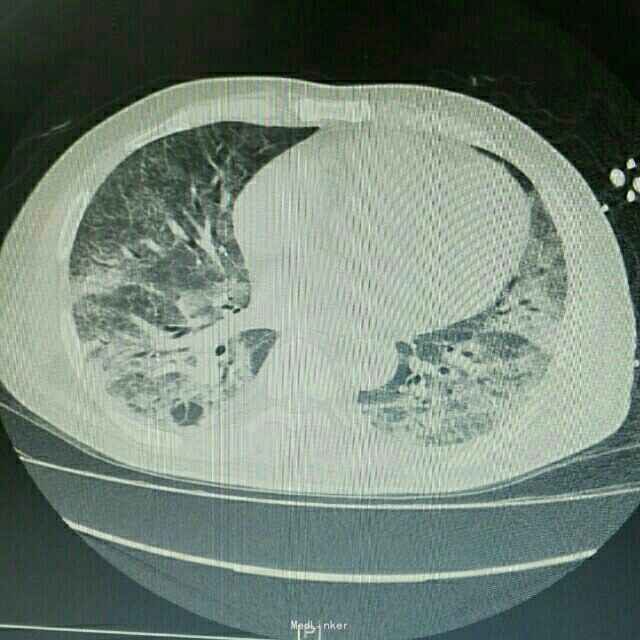
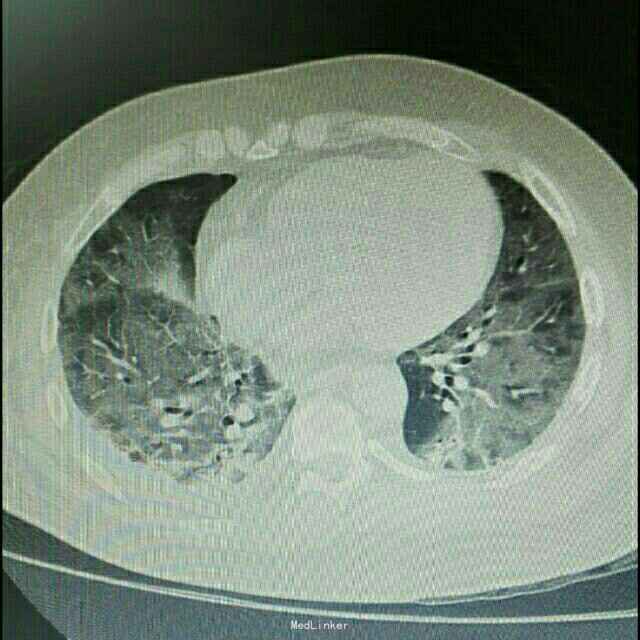
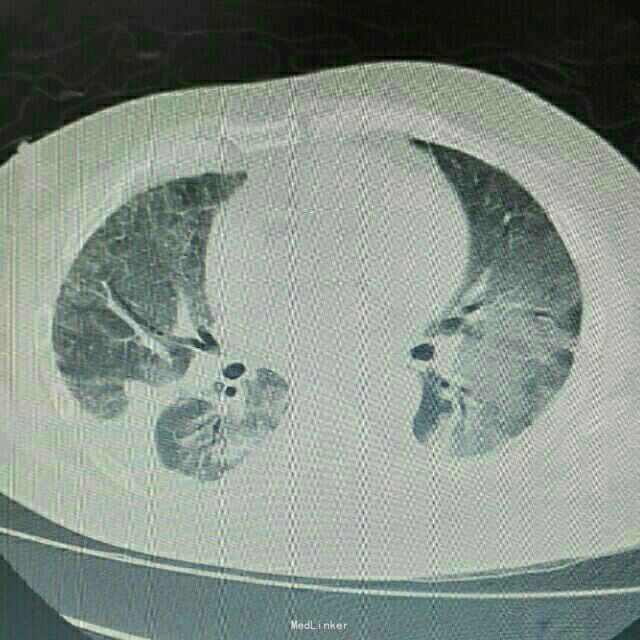
诊断 处理
诊断:肺部感染;异体肾移植状态 治疗:患者入院后积极抗感染治疗,检查胸部CT和血气分析后给予吸氧等对症治疗,抗感染方案为泰能+伏立康唑+科赛斯+更昔洛韦,并停用所有口服免疫抑制剂,改为甲强龙40mgQd静脉滴注,患者治疗后肺部感染无明显好转,2日后转入ICU进一步治疗。
随访 讨论
随访:患者转入ICU后继续抗感染治疗,2周后出现肺部广泛性渗血,血常规提示三系减少。最后发生DIC,抢救无效后死亡。 讨论:肾移植术后免疫抑制剂的使用是一门艺术,一定要恰到好处,免疫抑制剂使用不足容易引起排斥反应性,影响肾功能,使用过度引起免疫抑制过度,容易并发感染,特别是肺部感染,严重是可以致命的。该患者术后没有正规随诊,使得免疫抑制剂的用量过大,并发肺部感染而丧命,最后人财两空,真是血淋淋的教训。
发布于 15-10-24 23:36
