高脂血症致急性胰腺炎一例
主诉 病史
患者,男,32岁,因“腹痛2天”入院。 患者缘于2天前开始,无明显诱因下出现腹痛,为上腹持续性胀痛,呈条带状,向后背部放射痛,弯腰卷曲体位可减轻,伴呕吐,呕吐物为胃内容物,无鲜血及咖啡样物,呕吐后腹痛无明显缓解,不伴发热,无胸闷、胸痛,无气促,无尿急、尿痛,于门诊就诊,查血淀粉酶1141U/L,遂收入院。患者自起病以来,解烂便1次,无有肛门排气,小便基本正常。精神状态一般,睡眠可,近期无明显消瘦。 既往史:否认肝炎、结核等传染病史,否认高血压史、冠心病史、糖尿病等慢性病史,2014年因贫血、脾机能亢进行脾切除术,既往有反复急性胰腺炎发作病史,有高脂血症病史。无重大外伤史。
查体 辅查
查体:体温:36.8℃(X),血压:130/80mmHg,神清,精神状态可,皮肤及巩膜无黄染,双肺呼吸音清,未及啰音,心率:80次/分,律齐,未及杂音,全腹平软,见陈旧性手术疤痕,全腹压痛,上腹明显,无反跳痛,未及包块,肝脾肋下未及,Murphy征阴性,麦氏点无压痛,肝浊音界存在,肝肾区无叩痛,肠鸣音为4次/分,双下肢不肿。 入院查: 淀粉酶 285.000(U/L)↑,脂肪酶 148.000(U/L)↑; 全血常规五分类:中性粒细胞计数 14.360(10E9/L)↑,白细胞计数 16.520(10E9/L)↑,血红蛋白浓度 176.000(g/L)↑,淋巴细胞比例 0.072↓,红细胞压积 0.502↑,中性粒细胞比例 0.869↑; 感染三项:降钙素原 0.994(ng/ml)↑,白细胞介素-6 52.420(pg/ml)↑,超敏C反应蛋白 212.000(mg/L)↑; 空腹血糖:葡萄糖 8.430(mmol/L)↑; 肾功正常, 肝功能八项:总胆红素 18.100(umol/L),白蛋白 44.000(g/L),直接胆红素 3.200(umol/L),亮氨酰氨基肽酶 34.300(U/L),γ-谷氨酰转肽酶 39.000(U/L),丙氨酸氨基转移酶 21.000(U/L);白、球蛋白比例 1.000↓,球蛋白 46.000(g/L)↑,总蛋白 90.000(g/L)↑,间接胆红素 14.900(umol/l)↑,门冬氨酸氨基转移酶 42.000(U/L)↑; 电解质六项:镁 0.800(mmol/L),钙 2.370(mmol/L),钾 4.170(mmol/L),钠 138.500(mmol/L); 血脂全套(分型+载脂蛋白):总胆固醇/高密度 7.400↑,总胆固醇 8.440(mmol/L)↑,游离脂肪酸 0.830(mmol/L)↑,极低密度脂蛋白 5.680(mmol/L)↑,低密度脂蛋白 1.620(mmol/L)↑,甘油三酯 13.550(mmol/L)↑。 全腹增强CT ,1、考虑:急性坏死性胰腺炎伴胰腺周围局部肠管郁张(炎症具体波及范围如上所述)。 2、考虑:脂肪肝,左肾小结石,脾脏术后缺如。 ((具体描述:胰腺尾部结构不清,胰腺余部体积明显增粗,边缘毛糙、不整,其内密度不匀并可爱可见散在多分小点状钙化影,增强不均匀明显强化,其内可见多发斑片状无强化的坏死区,小网膜囊等胰周、胃周间隙内见大量规则斑片状、片絮、条状密度增高影,增强后轻度强化,两侧肾前筋膜增厚、密度增高,增强后轻度均匀性强化,相邻小肠管轻度扩张,管壁轻度增厚强化,管腔内可见多发气液平征象。)
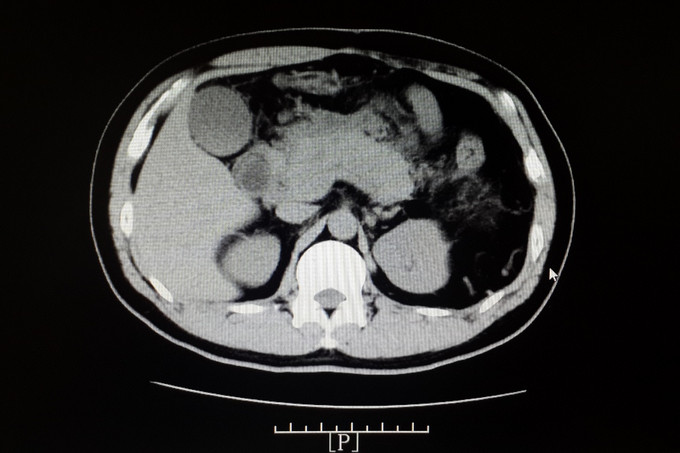
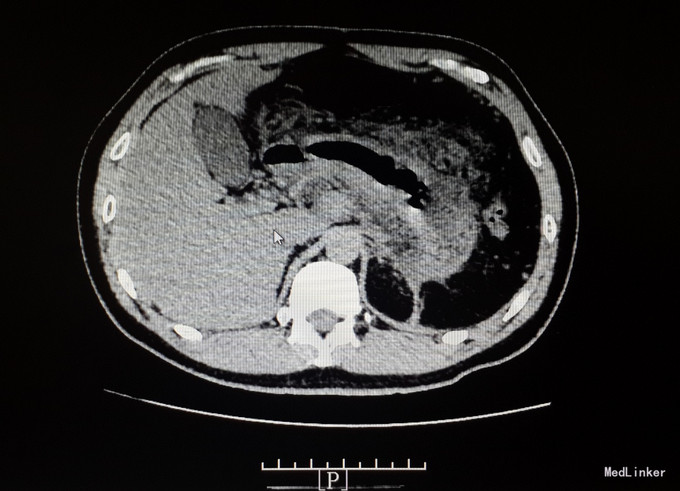

诊断 处理
诊断:1.急性坏死性胰腺炎,2.高脂血症, 入院后予以禁食、抑酸、抗感染、改善胰腺微循环、降血脂、护肝等对症治疗,1周后患者腹痛逐步缓解,肛门恢复排气排便,复查淀粉酶等血生化均正常,复查腹部CT示:胰腺边缘较前清晰。左侧肾上腺略肥大,边缘模糊,考虑炎症累及所致可能性大,现强化较前减轻,余大致同前。2、脂肪肝,左肾小结石,脾脏术后缺如。大致同前。
随访 讨论
与以往因为胆结石、过量饮酒或暴饮暴食引发急性胰腺炎情况不同的是,近年由高脂血症引发的急性胰腺炎患者增多明显,高脂血症并发胰腺炎的机理尚不十分清楚。可能为:1、血液粘稠度增加,导致胰循环障碍,胰缺氧;2、胰血管被凝聚的脂肪栓塞,胰缺血坏死;3、胰腺被脂肪浸润;4、甘油三酯被脂肪酶分解,形成有毒性的游离脂肪酸,破坏小血管壁和促进微血栓的形成等有关。目前认为,血中甘油三酯达到11.25-22.58mmol/L,即易引发急性胰腺炎。引起高脂血症的因素很多,除遗传与饮食外,酒精、妊娠、口服避孕药,长期应用雌激素和维生素A等均可引起,应予注意。对于该种病因引起的胰腺炎的治疗和预防,除了常规处理外,对于脂代谢异常的治疗亦非常重要。
