脑梗后蛛网膜下腔出血一例
主诉 病史
主诉:意识障碍1天。 病史:93岁,女性。患者家属入院前1天午睡后叫醒患者进行日常护理时发现患者不能唤醒,打鼾,家属遂将患者扶至床边,发现患者全身无力瘫软,坐不稳,向前倾倒,当时床边无呕吐物,无呼吸困难,无大汗,遂呼叫120送至我院急诊,查指尖血糖8.7mmol/l,头部螺旋CT平扫提示“双侧额顶叶、半卵圆中心、侧脑室旁、放射冠及基底节区多发缺血变性或梗塞灶”,给予改善循环、营养神经等治疗后,患者神志较前稍好转,喂食时可张口,有呛咳,刺激时肢体有活动,仍无自主睁眼,起病前患者无发热、流涕、腹泻,起病后无肢体抽搐,无咳嗽、咳痰,精神一般,二便失禁(较前无变化)。 入院后予以改善循环、营养神经、抗感染、抗血小板、调脂等治疗后意识好转。 住院后第5天又突发意识障碍。 既往史:既往有慢性支气管炎病史;高血压病病史10余年,目前服用“络活喜”;有“多发性脑梗死”8年余,本次起病前已行走不能,二便、穿衣、进食等日常生活不能自理,与家属无言语交流,仅能发声,目前规律服用“拜阿司匹灵、立普妥、健脑素、波利特、阿普唑仑”等药物。
查体 辅查
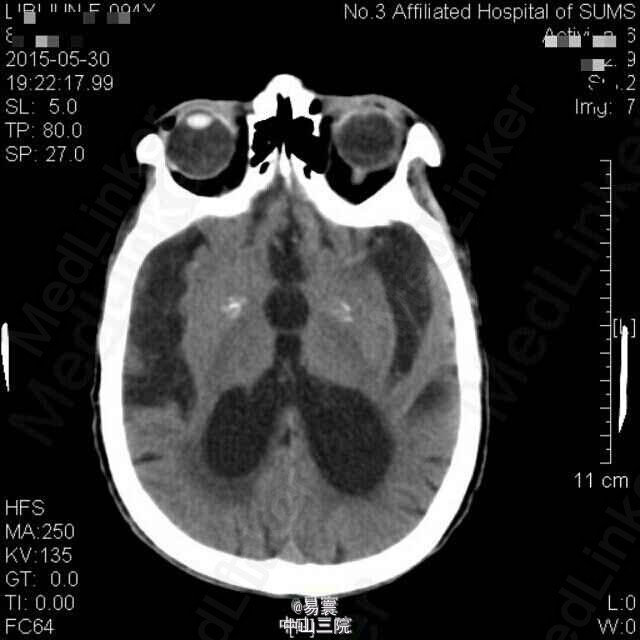
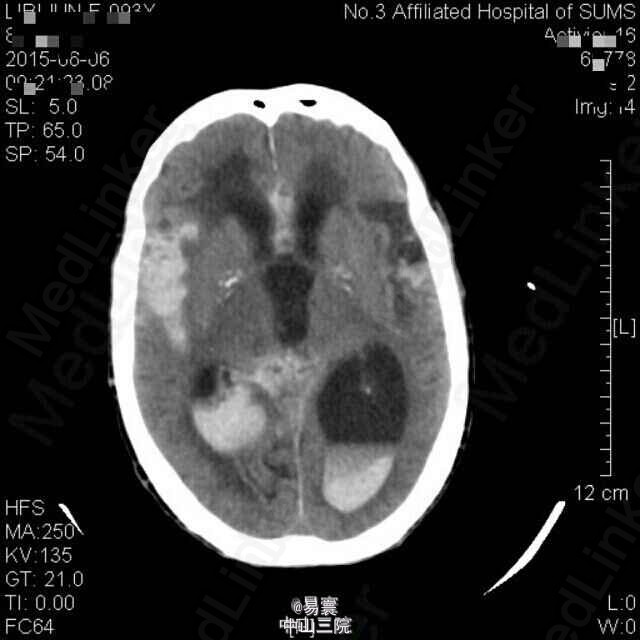
入院查体:神清,消瘦貌,双肺呼吸音稍粗,可闻及少量湿罗音,心律齐。昏睡至浅昏迷貌,呼叫无睁眼,压眶疼痛刺激可定位,肢体疼痛刺激有回缩,双侧瞳孔等大,直径2mm,未见对光反射,眼球居中,未见眼震,双侧额纹、鼻唇沟对称,平卧位双侧上肢可维持45度平伸3-4秒,双下肢可保持屈膝位,不能抬离床面,双侧腱反射减退,双下肢病理征阳性。脑膜刺激征阴性,余查体不能配合。 辅助检查: 1、入院辅助检查:头颅CT平扫(2015-05-30,我院):1、双侧额顶叶、半卵圆中心、侧脑室旁、放射冠及基底节区多发缺血变性或梗塞灶,建议MRI+DWI进一步检查。2、老年脑。3、双侧颈内动脉硬化。胸部螺旋CT平扫(2015-05-30,我院):1.双肺炎症,双肺下叶轻度支气管扩张,建议治疗后复查。2.左肺下叶外基底段钙化灶。3.双侧少量胸腔积液。4.心包少量积液,主动脉硬化。5.肝右叶小囊肿可能。6.甲状腺双侧叶所见,建议进一步检查。 2、入院5天后突发意识障碍查头颅CT示:1、双侧侧脑室、第三脑室积血,并广泛蛛网膜下腔出血。2、双侧额顶叶、半卵圆中心、侧脑室旁、放射冠及基底节区多发缺血梗塞灶,建议MRI+DWI进一步检查。3、老年脑。4、双侧颈内动脉硬化。
诊断 处理
诊断:1、蛛网膜下腔出血;2、脑梗死;3、肺炎;4、高血压病;5、慢性支气管炎 处理:入院后予头孢哌酮钠舒巴坦钠(舒普深) 3g 静脉滴注 Q12h抗感染,加强化痰;予美金刚、安理申改善血管痴呆;加强营养,补充白蛋白;有脑血管的危险因素,予抗血小板、他汀行脑血管预防。 出现蛛网膜下腔出血后予甘露醇、白蛋白、速尿脱水,以及营养神经处理,鉴于患者血管差并有脑梗死病史,暂不使用止血药,以免引起再次脑梗。同时患者BNP升高,予硝普钠改善心脏负荷,避免血压过低;肝酶高,予护肝处理,定期复查;患者脑、心、肺多器官有问题,注意多器官功能衰竭的可能,密切观察病情,注意水电解质。
随访 讨论
随访:患者现意识仍模糊。 讨论:患者老年女性,脑梗后出现脑出血,出血之前并未予以强力抗血小板药物,仅20mg阿司匹林口服,且院外患者长期服用抗血小板药物,有多发性脑梗病史,考虑与患者年龄大血管硬化有关。出血量较大,积极脱水降颅压,现患者一般情况仍差,分享病例同时想问问同行有什么好的处理方法。
