胃淋巴瘤误诊为胃癌一例
主诉 病史
患者女,77岁。因“中上腹隐痛不适半年余“入院。患者半年前无明显诱因下出现中上腹部不适,症状呈持续性,伴纳差,不伴吞咽困难,不伴腰背部放射痛,无恶心、呕吐,无黑便、腹泻等症状,偶伴头昏、乏力,后症状逐渐加重,诉近期进食后出现哽咽感,休息或流质饮食时症状有所缓解,近为求进一步治疗来我院就诊,门诊行胃镜检查示:胃窦部占位,提示胃癌。门诊遂以“胃癌”收住入院。
查体 辅查
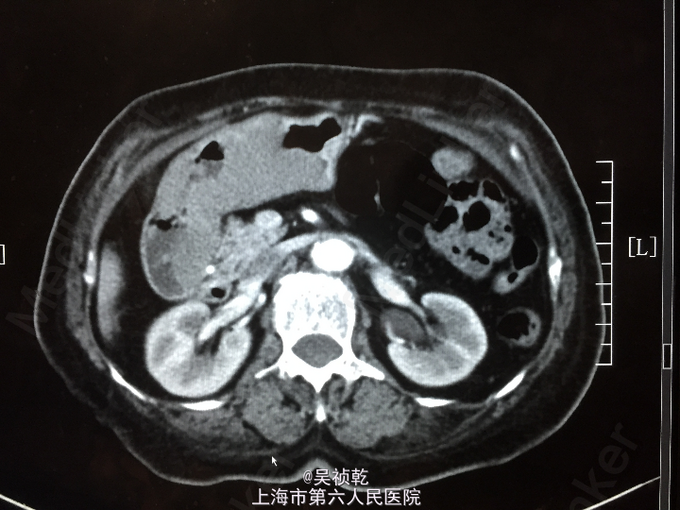
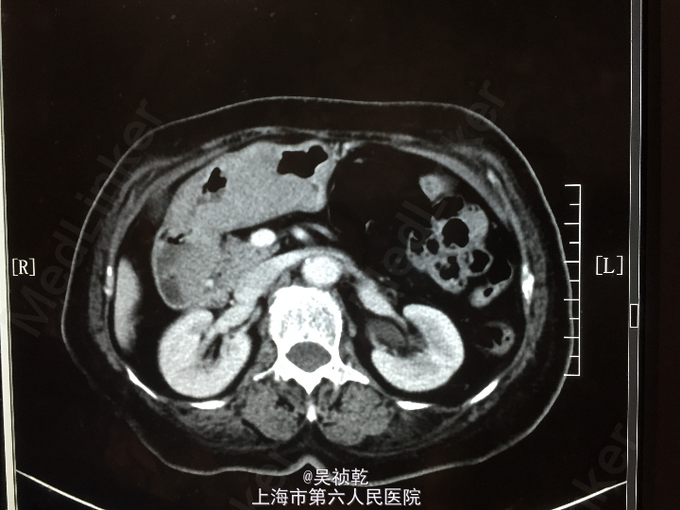
查体:T 36.8℃ P 85 次/分 R 24 次/分 BP 130/96 mmHg。神志清醒,呼吸平稳,皮肤粘膜无黄染,无贫血貌。全身浅表淋巴结未触及肿大。呼吸音清,未闻及干湿性啰音,部位双肺。心脏:心率80次/分,律齐,无杂音。腹部视诊:腹部平坦,右下腹可见手术疤痕,无腹壁挫裂伤或擦伤;触诊:腹壁柔软,全腹无压痛,无反跳痛;未触及肝,未触及脾。叩诊:无肝脏浊音界缩小或消失,无移动性浊音,肝区无叩痛,肾区无叩痛。听诊:肠鸣音正常。 辅查:2014-6-11 生化检验报告:总蛋白 64 g/L ,白蛋白 36 g/L ,白/球比例 1.3 ,谷丙转氨酶 7 U/L ,谷草转氨酶 15 U/L ,线粒体谷草转氨酶 7 U/L ,总胆红素 5.0 μmol/L ,直接胆红素 2.5 μmol/L ,总胆汁酸 4.4 μmol/L ,前白蛋白 147 mg/L ↓,尿素 4.7 mmol/L ,肌酐 60 μmol/L 。门诊化验检验报告:白细胞 4.0 *10^9/L ,红细胞 3.17 X10^12/L ↓,血红蛋白 82 g/L ↓,细胞比积 25.9 % ↓,血小板 371 X10^9/L ↑,中性细胞百分比 61.1 % 。门诊化验检验报告:凝血酶原时间 12.2 秒 ,国际标准化比率 1.11 ,部分凝血活酶时间 24.0 秒 ,纤维蛋白原 2.994 g/L ,凝血酶时间 21.6 秒 ↑。生化检验报告:血糖 4.54 mmol/L 。放免DPC(同位素)检验报告:甲胎蛋白(AFP) 4.60 ng/mL ,癌胚抗原(CEA) 2.01 ng/mL ,糖类抗原(CA125) 11.14 U/mL ,糖类抗原(CA199) 11.77 U/mL 。免疫检验报告:抗丙肝病毒抗体 阴性 。放免DPC(同位素)检验报告:游离T3 4.04 pmol/L ,游离T4 15.94 pmol/L ,促甲状腺激素 0.23 mIU/l ↓。2014-6-10 CT报告检查报告:1.胃窦部胃壁不规则增厚伴强化,符合胃癌表现,请结合临床。2.肝左内叶低密度灶,转移瘤可能,建议MRI增强进一步检查。3.肝内散在囊肿。CT报告检查报告:下腹部增强CT未见明显异常。2014-6-12 病房心超检查报告:左室、右室右房大小在正常范围。
诊断 处理
入院后完善术前检查,胃镜及CT提示胃部肿瘤,胃癌可能,经积极术前准备,于2014.06. 16全麻下行胃癌根治术:患者麻醉达成后,平卧位,胃肠减压,留置导尿,常规消毒铺巾。切口:上腹部正中切口,上起剑突,下绕脐左侧达脐下3cm,切除剑突。进腹后探查:肝脏、腹膜、盆腔、肠系膜上血管根部及腹主动脉周围淋巴结(-)。远侧胃见胃窦大弯侧隆起型肿块,直径4*6cm,界不清,未累及浆膜,向远侧累及十二指肠。行胃癌根治术,D2。术野仔细止血,用43℃蒸馏水冲洗腹腔,给予法马新40mg+生理盐水100ml浸泡手术区域。吸尽后,于十二指肠残端及胃床放置引流,清点纱布、器械无误后,逐层关腹;术程顺利,术中出血约300ml,标本及淋巴结送病理,病人安返。术后病理检查报告:胃 ▉标本类型:根治性胃大部切除标本▉肿瘤部位:肿瘤位于胃窦及胃体,距上切 2.5CM,距下切 0.8CM▉大体类型:浸润型,大小: 11× 7 CM▉组织学类型:弥漫性大B细胞恶性淋巴瘤 ▉肿瘤浸润深度:全层 ▉血管浸润:(-),淋巴管浸润(+),神经周围浸润(+)▉切缘:上下切缘均未见肿瘤浸润▉区域淋巴结: 以下均见肿瘤浸润: 胃小弯LN5/8枚、胃大弯侧LN2/10枚。 以下均未见肿瘤浸润: (肝动脉旁)LN0/1枚。▉肿瘤旁病变:慢性胃炎 ▉淋巴结免疫反应状态:SH(+),PH(+),GH(+)▉肿瘤间质反应:淋巴细胞﹑浆细胞﹑组织细胞反应(+),纤维组织增生反应(+)胃窦及胃体:弥漫性大B细胞恶性淋巴瘤,肿瘤侵及胃壁全层。肿瘤组织免疫酶标记结果:CD20(+)、CD79a(+)、CD3(-)、CD5(-)、Bcl-2(+)、Bcl-6(+)、CD10(+)、Mum-1(-)、PAX-5(+)、CD30(-)、CD15(-)、Ki-67(80%+)、Her2(-)、CK(-)、LCK(-)、CK19(-)。 术后诊断更正为:胃弥漫性大B细胞恶性淋巴瘤。术后予以抗感染止血支持治疗,患者恢复尚可,术后予以进食后,患者反复呕吐,查胃镜及消化道造影,考虑胃动力不足,予以胃肠减压,促胃动力治疗,加强肠外营养,纠正水电解质失衡。术后患者出现肺炎予以抗感染治疗,肺部感染好转。7.16患者出现消化道出血、血象三系降低,血压降低、经止血、输血、升血小板对症治疗后仍未见明显好转;7.17并发呼吸功能不全,血压下降,予以呼吸支持,通畅气道,多巴胺升血压,考虑须行气管插管等有创抢救措施,家属签字放弃此类抢救措施。因血色素偏低,于7.16和7.17分别输红细胞2u、血浆200ml,无特别输血反应。2014-07-19凌晨1点患者出现血压下降,心脏停博,经抢救无效后死亡。
随访 讨论
患者术前存在幽门狭窄,手术方式合理,但患者高龄、术后肺部感染、肿瘤晚期血象三系降低,全身一般情况较差,终因多器官功能衰竭死亡。 胃恶性淋巴瘤系指原发于胃而起源于粘膜下层淋巴组织的恶性肿瘤,也可为全身恶性淋巴瘤的一部分。何杰金病与非问杰金淋巴瘤的影像学诊断不尽相同,但两者鉴别困难。常见的临床表现为有上腹痛、恶心、呕吐、厌食、上胃肠道出血及上腹部扪及肿块。而继发的胃淋巴瘤则可出现发热、体重减轻、肝、脾肿大等全身症状。胃原发性恶性淋巴瘤:占胃恶性肿瘤0.5%~8%,多见于青壮年,好发胃窦部,临床表现与胃癌相似,约30%~50%的该病患者呈持续性或间歇性发热,钡餐检查可见弥漫胃粘膜皱襞不规则增厚,有不规则地图形多发性溃疡,溃疡边缘粘膜形成大皱襞,单个或多发的圆形充盈缺损,呈“鹅卵石样”改变。胃镜见到巨大的胃粘膜皱襞,单个或多发息肉样结节,表面溃疡或糜烂时应首先考虑为胃淋巴瘤,活检多能鉴别。
