下载或打开 医联APP 查看完整评论
立即下载
打开APP
大面积脑梗死
主诉 病史
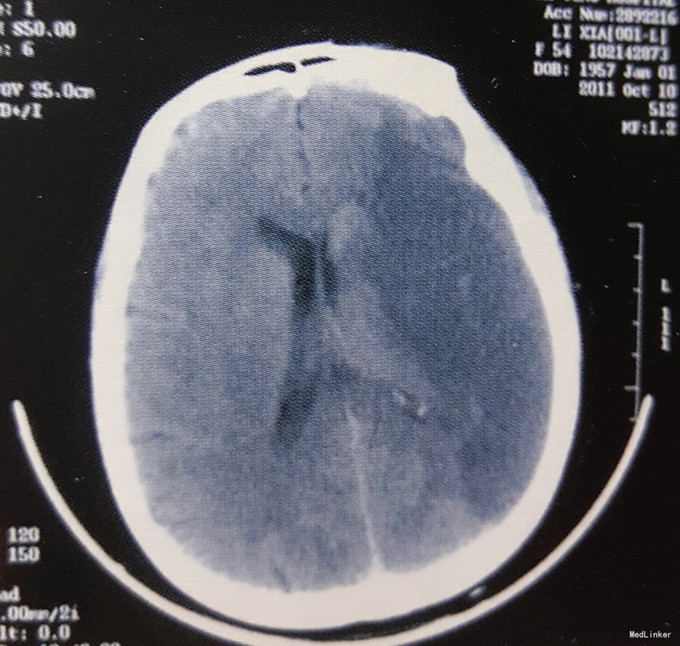
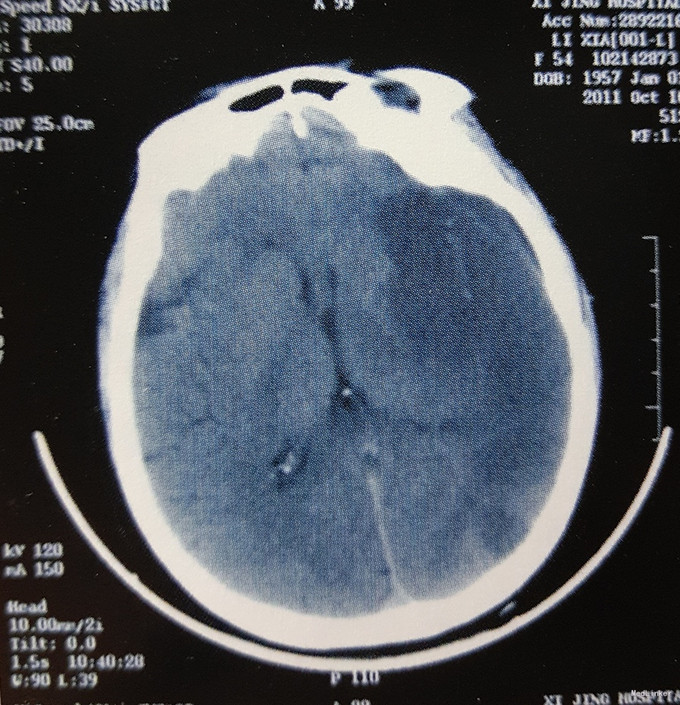
患者,女,54岁。主因“被人发现意识不清1天余”入院。 现病史:患者于入院1天前被人发现意识不清,呼之不应,身边伴有呕吐物,并有大小便失禁,被送往当地医院,行头颅CT检查示:左侧额颞顶叶脑梗死。在当地医院给予对症治疗后患者病情无好转,为求进一步治疗转我院,复查头颅CT示:左侧额颞顶叶大面积脑梗死,左侧脑室受压变小,中线结构向右侧移位。以“大面积脑梗死”收入我科。
查体 辅查
入院查体:体温36. 8 ℃脉搏88/min,呼吸20/min,血压121/68mmHg,心律不齐。专科查体:意识浅昏迷,双侧瞳孔不等大,左侧瞳孔直径约2.5mm,对光反射消失,右侧瞳孔直径约2.Omm,对光反射灵敏。右侧肢体肌力0级,肌张力降低。左侧肢体肌力IV级,肌张力正常,双侧Babinski征未引出。颈软无抵抗。心电图提示:快速心房纤颤。 术前影像学检查:如图所示。
诊断 处理
该患者有长期房颤病史,房颤是心源性脑栓塞最常见的原因,心房颤动时左心房收缩性降低,血流缓慢瘀滞,易导致附壁血栓, 脱落引起脑栓塞。起病急骤,CT在发病后24~48小时可见病变部位呈低密度改变,脑梗死范围大,继发水肿较重,颅内压持续增高,及时行手术减压,挽救了患者生命,取得了良好的效果。
发布于 15-12-27 21:20
