反复便血警惕直肠癌。
主诉 病史
患者青年女性,因“反复便血10余年,加重1月余”入院。 患者于10余年前无明显诱因开始出现便血,为便后滴出,鲜红色,量约1-2ml,进食煎炸或辛辣食物后便血可加重,无伴粘液脓血便,无伴果酱样大便,无腹痛、腹泻,无恶心、呕吐,无反酸、嗳气,无胸闷、心悸、气促,无头晕、头痛、眼花,无乏力、出冷汗,无呕血、呕吐咖啡样物,患者未予重视,症状反复发作。1月余前患者便血加重,次数及量较前增多,伴有排便不尽感,无伴里急后重,遂于2015-09-23至我院门诊就诊,行电子胃肠镜示:1、慢性浅表性胃炎伴糜烂、胆汁反流 2、胃体息肉(已钳除,待病理) 3、直肠肿物(待病理) 4、乙状结肠多发息肉(待病理)。超声肠镜示:直肠病变符合直肠CA声像。现患者为进一步诊治,门诊拟“便血查因”收入我科。自起病以来,患者精神、睡眠、胃纳可,大便如前所述,小便正常,体重无明显变化。
查体 辅查
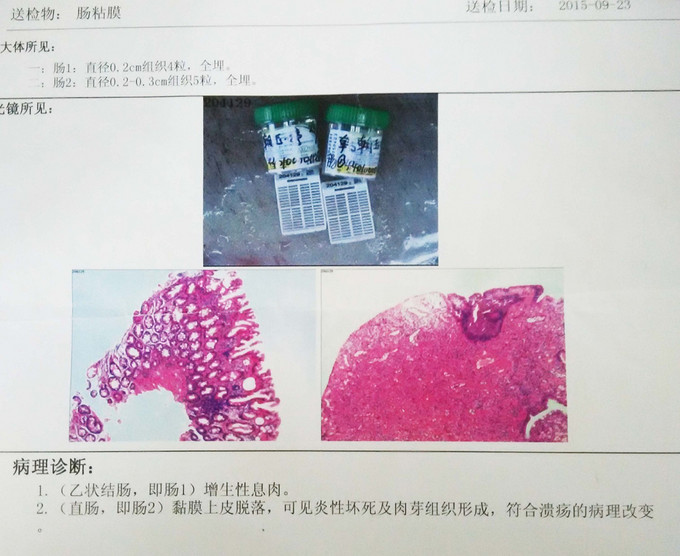
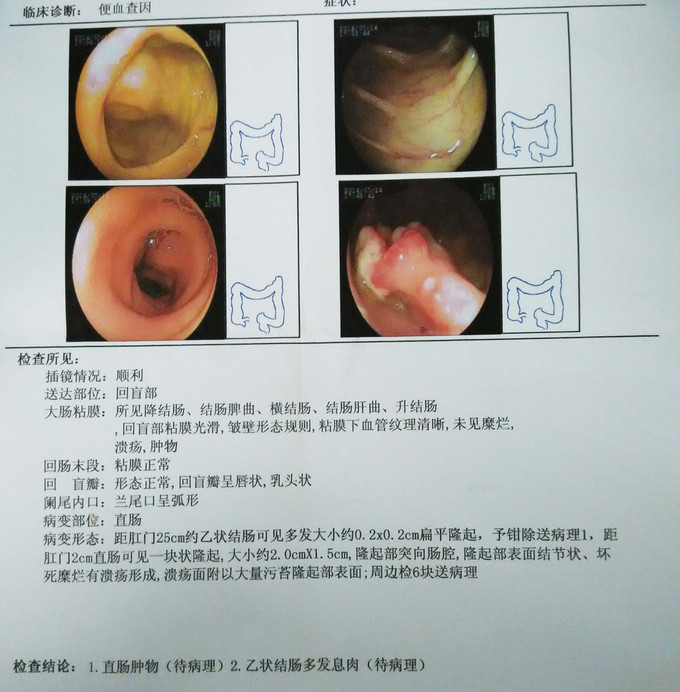
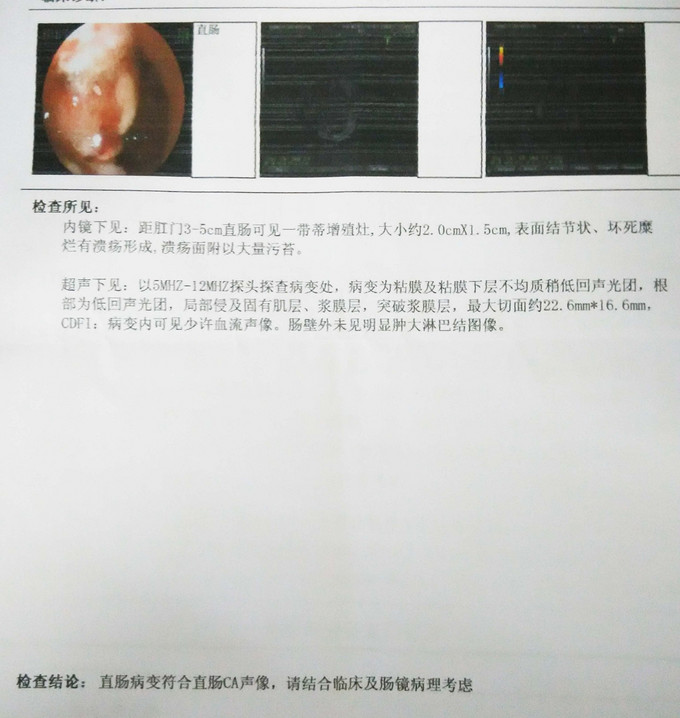
腹平,未见皮疹、疤痕、腹壁静脉曲张、胃肠型及蠕动波,质软,全腹无压痛及反跳痛,未及明显包块,肝脾肋下未及,肝肾区无叩痛,莫非氏征阴性,麦氏点无压痛,双侧输尿管行程无明显压痛,移动性浊音(-),肠鸣音5次/分。肛查胸膝卧位:肛周未见皮疹、渗液、皮赘。肛门指检:肛门括约肌张力可,距齿状线约2cm处可及一质软结节样肿物,移动度可,边界尚清,约2cm*1.5cm大小,轻压痛,指套退出少许血染。肛窥镜检:齿状线上见环状紫红色肿物,可见紫黑色痔核,粘膜轻度水肿。胸膝卧位约10点可见结节样肿物,约2cm*1.5cm大小,表面少许坏死糜烂及污苔。 2015-09-23 我院门诊电子胃肠镜示:1、慢性浅表性胃炎伴糜烂、胆汁反流 2、胃体息肉(已钳除,待病理),大小约0.2cm*0.2cm 3、直肠肿物(待病理),距肛门2cm直肠可见一块状隆起,大小约2.0cm*1.5cm,隆起部表面结节状、坏死糜烂有溃疡形成,溃疡面附以大量脓苔隆起部表面 4、乙状结肠多发息肉(待病理),距肛门25cm,多发,约0.2cm*0.2cm。超声肠镜示:直肠病变符合直肠CA声像。辅助检查:2015-09-24 HGB 123.00g/L,WBC 6.94*10^9/L,Plt 271.00*10^9/L,2015-09-24 T PROT75.4g/L,ALB45.3g/L,K3.77mmol/L,Na140.70mmol/L,Cl102.43mmol/L,ALT7.3U/L,AST12.3U/L,Urea2.80mmol/L,Crea47umol/L,GLU5.26mmol/L,2015-09-24 08:41 PT.11.4S,APTT.27.2S,胸片、心电图未见异常。肠镜病理回复示:乙状结肠增生性息肉;直肠粘膜上皮脱落,可见炎性坏死及肉芽组织形成,符合溃疡的病理改变。
诊断 处理
1、便血查因:直肠癌?直肠腺瘤? 2、乙状结肠多发息肉 3、胃体息肉 4、慢性浅表性胃炎伴胆汁反流 患者便血入院,肠镜见直肠肿物,目前病理提示溃疡,结合临床所见,考虑直肠息肉可能性大,行经肛门直肠肿物切除术,注意予肠道准备,并与患者及其家属沟通并交代病情,签署手术知情同意书。
随访 讨论
患者以便后出血为主诉,病史很长,发现直肠肿物已是直肠癌。直肠肿物距离肛门2cm,选择经肛门直肠肿物切除术。直肠指检是非常有用的一种检查手段。若指检后发现指套表面带有黏液、脓液或血液,就会怀疑直肠肛门里有炎症或伴肿瘤组织破溃。必要时,取点大便做常规及细菌学检查,或进行直肠组织病理检查可助诊断。大约80%的直肠癌及直肠息肉,可通过该检查而早期被发现。此外,像痔疮、肛瘘、肛门及直肠周围脓肿、肛乳头肥大、肛乳头瘤等疾病,也可以通过“摸”一下直肠肛门而被发现。本例手术情况和术后病理将后续补充。
