柳氮磺吡啶致药物超敏反应综合症一例
主诉 病史
24岁男性,因全身红斑,瘙痒伴发热8d,面部肿胀2入院。患者1个月前因关节痛在外院诊断为“反应性关节,予柳氮磺吡啶、双氯芬酸钠缓释片、独一味胶囊(中成药,具活血止痛、化淤止血功能)、复方倍他米松注射液(得宝松)等治疗后,关节症状缓,期间规则随访, 未发现明显不适。 1个月后,患者突然出现高热(体温最高达41°C)、 咽痛、 双侧扁桃体肿大、 躯干部红斑伴瘙痒, 血常规示:WBC 16.4×109/L,N 0.687,考虑扁桃体炎、湿疹,给予哌拉西林他唑巴坦钠(联邦他唑仙)、复方氨基比林、咪唑斯汀(皿治林)等治疗, 3d后,体温降至 38 °C左右,但皮损逐渐增多、面积扩大、瘙痒明显,伴有口腔多发溃疡、发热,体温最高达41°C。 再次复查:WBC 24.86×109/L,N 0.500,考虑为药疹,给予氢化考的松 200 mg/d 静脉滴注,患者病情逐渐加重,皮损累及全身各处,瘙痒加重。患者面部明显肿胀明显肿胀, 考虑为红皮病型药疹,给予甲泼尼龙 60 mg/d 静脉滴注后肿胀无消退。
查体 辅查
皮肤科检查:双眼结膜轻度充血,口腔黏膜散在绿豆大的溃疡面,无明显分泌物。面部、躯干部弥漫性水肿性红斑、上覆细小的糠状鳞屑 (图 A、 B),可见散在正常皮岛、双下肢密集分布绿豆、黄豆大的暗红色斑疹、斑丘疹,压之褪色。
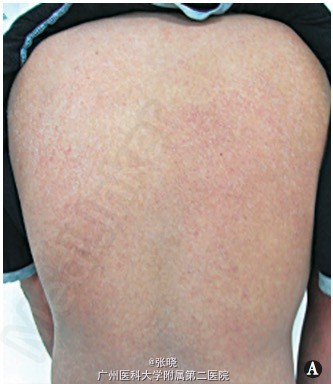
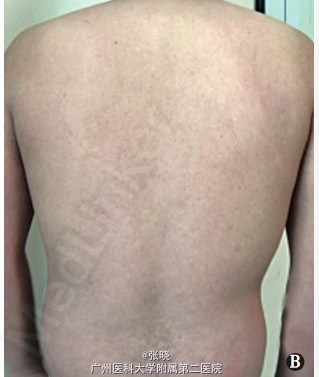
诊断 处理
诊断:药物超敏反应综合征。予甲泼尼龙 80 mg/d 静脉滴注,西替利嗪 10 mg/d 口服,奥美拉唑肠溶胶囊40 mg/d口服等抗过敏、保肝、保护胃黏膜等处理。用药1周后患者症状逐渐缓解。于治疗1周后患者病情有所反复,再次出现高热,体温高达 40 °C,查肝功能示丙氨酸转氨酶升高,血常规示白细胞升高,淋巴细胞比例超 0.400,出现异形淋巴细胞;查巨细 胞病毒(CMV)抗体阳性。予以加用甘草酸二铵(甘利欣)40 mg/d 静脉滴注加强保肝处,后肝酶渐下降。 逐渐缓慢减少甲泼尼龙用量,患者症状、体征无反复,3周后皮损消退,改口服甲泼尼龙 36 mg/d 出院。出院时肝肾功能示 ALT 13,BUN 491 μmol/L;血常规示 WBC17.8×109/L。
随访 讨论
随访 2 周无复发,肝肾功能、血常规复查正常。药物超敏反应综合征与 Steven-Johnson 综合征和表皮坏死松解型药疹一样,是一种非常严重的药物不良反应,其主要的致敏药物 包括:别嘌醇、氨苯砜、抗惊厥药(如卡马西平等)、柳氮磺吡啶、 米诺环素、美西律等少数几类药物。 本例患者虽然在药物致敏期曾服用 3 种药物,但由于磺胺类药物为本综合征的主要致敏药物之一,,故仍倾向于此次病情是由柳氮磺吡啶所诱发。
